トピックス 「製薬協メディアフォーラム」を開催 医薬品がもたらす多様な価値を考える —患者さんやそのご家族が望む豊かな日常のために—
2024年2月28日、野村コンファレンスプラザ日本橋(東京都中央区)にて「製薬協メディアフォーラム」を開催しました。今回は「医薬品がもたらす多様な価値を考える —患者さんやそのご家族が望む豊かな日常のために—」をテーマに、慶應義塾大学の後藤励氏のファシリテートのもと、三井記念病院の菊池かな子氏、昭和大学の白土なほ子氏、順天堂大学の加藤忠史氏による講演を実施しました。当日は会場およびWeb配信にて13社16名の記者が参加しました。
フォーラム開催の背景
我が国は少子高齢化に直面し、社会保障制度における「支える側」の減少が続いている中、医薬品には健康寿命の延伸によって「支える側」を増やすことへの貢献が期待されています。たとえば、医薬品による疾病の治癒、あるいは病状の進行を抑制することで、患者さんの生活の質(QOL)の向上、生産性損失の改善、あるいは社会復帰への貢献等が挙げられます。
また、患者さんのみならず、医療従事者の業務負担や患者さんのご家族の介護負担を軽減する等、多様な価値をもたらします。
今回はアトピー性皮膚炎、月経困難症、気分障害といった疾患を採り上げ、QOLの低下や生産性が損失している現状と課題について明らかにしていき、そのうえで、患者さんやそのご家族の生活に対して医薬品がどのように寄与しているのか、またこれから医薬品に対してなにが期待されているのか等について議論し、医薬品が有する多様な価値を考える機会として本フォーラムを開催することとしました。
以下は講演内容の採録になります。
開会にあたり
慶應義塾大学大学院 経営管理研究科 後藤 励 氏
先般、医学や医療の発展はめざましく、治療選択肢が広がっていますが、その中でさまざまな医薬品が登場しています。完治を目指すものや、完治でなくても病気と向き合いながら生活を続けていくことができるような医薬品もありますが、患者さんの背景や生活状況は一人ひとり異なるため、医薬品の価値を考えるにあたり個々の患者さんの状況を考慮する必要があります。しかしながら、医薬品の承認審査ではこうした患者特性に伴う価値が必ずしも十分に評価されているわけではありません。
学術的には、医薬品の多様な価値を評価する動きも始まっていますが、疾患や患者さんによって状況が異なるためにまずは当事者間の意見交換が必要です。しかし、そのような機会は限られています。そのため、本日は臨床現場で、個々の患者さんの声をくみ取って診療されている先生方にご登壇いただき、多様な価値の具体事例に触れる機会としたいと思います。
一般的な物やサービスの価値を考えるとき、通常は生産者側と消費者側の価値観が調整され、市場メカニズムによる価値の調整が行われます。しかし、ヘルスケアではこうした調整が働きません。理由は、患者さんが医薬品の価値を正確に把握できないという情報の非対称性や、ワクチンのように患者さん以外に価値が波及するからです。そのため、ヘルスケア・医薬品の場合は、生産者と消費者によるコミュニケーションや、第三者による価値評価が重要となります。その際、臨床試験結果のような客観的な数値だけでなく、患者さんの意見に基づく主観評価も重視されています。
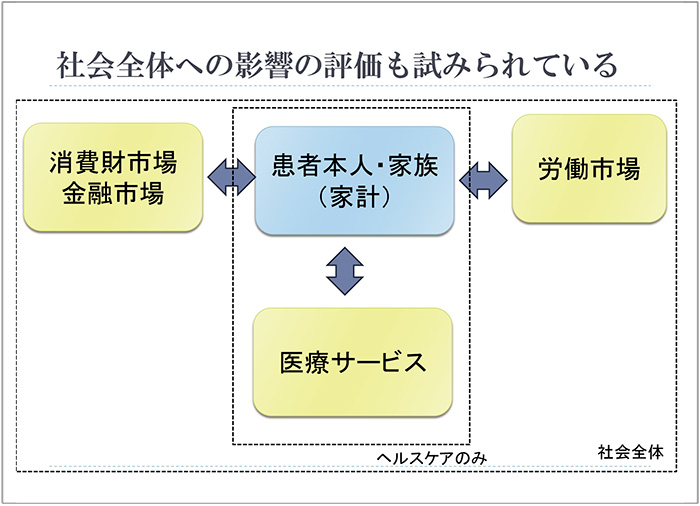
このように、医薬品の価値を整理する動きが始まっていますが、必ずしもそのような価値が測定できるものとは限りません。現状で測定方法が確立しているのは、QOLや労働生産性、家族への影響といった項目に限られています。しかし、医療経済学では、患者さん本人やその家族が医療サービスを受けることで、労働市場にどのような影響を及ぼすのか、そうして得られた所得でどのように消費や金融市場にかかわっていくのか等の具体的な研究も進んでいます(図1)。たとえば、海外の研究では夜間頻尿の治療薬が、従来の労働生産性に及ぼす影響を評価に加え、労働市場や金融市場等の社会全体に及ぼす影響も評価する事例があります。
図1 価値がもたらす社会的影響
■演題1
アトピー性皮膚炎がもたらす社会的影響について
三井記念病院 皮膚科 部長 菊池 かな子 氏
アトピー性皮膚炎は軽症も含めると非常に多い疾患
アトピー性皮膚炎は、若年者に多い疾患であり、大きな社会的問題になっています。「アトピー性皮膚炎診療ガイドライン2018」と「アトピー性皮膚炎診療ガイドライン2021」の大きな違いは、新たに生物学的製剤が使用可能となったことです。2020年までの30年間は医薬品による治療の変化は多くありませんでしたが、ここ数年で画期的な新薬が上市されてきました。
公益社団法人日本皮膚科学会によるアトピー性皮膚炎の定義・診断基準(図2)は「アトピー性皮膚炎は、増悪・寛解を繰り返すそう痒のある湿疹を主病変とする疾患であり、患者の多くはアトピー素因を持つ」としており、年齢によって症状が変化し、近年はアトピー性皮膚炎を含むアレルギー性疾患全般が増加しているといわれています。「アトピー性皮膚炎診療ガイドライン2021」では、アトピー性皮膚炎の有病率は20歳代の10.2%、30歳代の8.3%にピークがあり、決して珍しい病気ではありません。
図2 アトピー性皮膚炎の定義・診断基準

アトピー性皮膚炎の発症に係る要因
アトピー性皮膚炎の発症要因として最も多いのは、アレルギー機序(免疫機能異常)です。血清IgEの高値がほぼ全例で見られ、病変部ではヘルパーT細胞のTh2細胞がTh1細胞より優位であることが知られています。非アレルギー機序として皮膚生理機能異常が病因に深くかかわっており、乾燥肌によりかゆみの閾値が低下し、負のサイクルに陥ってしまいます。
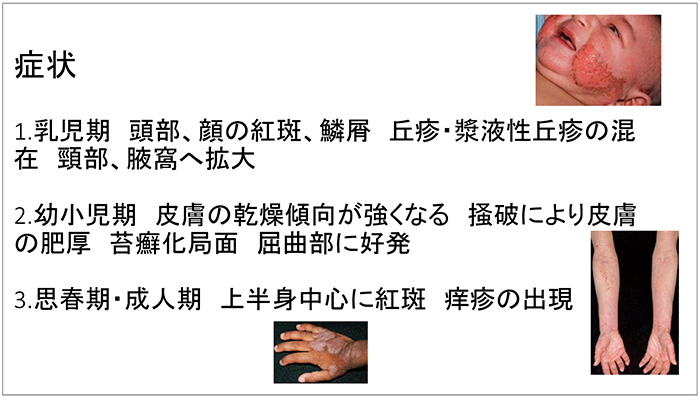
乳児期は発症率がさほど高くありません。発症すると顔面等に漿液性の丘疹ができ、頸部や腋窩へ拡大することがあります。幼小児期は、アトピー肌(皮膚の乾燥)が強くなり、掻破により皮膚が肥厚するケースや、苔癬化といった苔っぽい分厚い皮膚になるケースもあります。小児の画像所見を図3に示します。多くの患者さんは幼小児期に改善しますが、思春期・成人期にまで継続する患者さんもいます。成人では、上半身中心の紅斑、掻痒、赤ら顔が出現します。
図3 アトピー性皮膚炎の症状
検査と診断、治療について
末梢血好酸球の検査は必ず行い、血清IgE、特異的IgE抗体(ハウスダスト、ダニ抗原)の上昇を確認します。治療方針は、皮膚炎の炎症を制御することで、ハウスダスト等が原因の場合は増悪因子の対策と保湿を行います。
薬物療法については、まずは強力なステロイド外用剤を使用することが重要です。ステロイド外用剤には4段階の強さがあり、最初に強力なステロイド外用剤で炎症を抑え、次に保湿や免疫抑制剤等を使用することで、ステロイドの量を抑えることができます。
全身薬物療法について、ステロイド剤の内服は小児期では原則不可ですが、成人で重症度が高ければ短期的に処方することがあります。免疫抑制剤の内服は、高血圧や腎機能低下等の副作用に留意して使用する必要はありますが、ステロイドと同じくほかの疾患と比較して少量で対応でき、減量も可能なので処方するケースがあります。
ナローバンドUVB療法(図4)は、311nm前後の中波長紫外線を用いる光線療法で、アトピー性皮膚炎だけでなく乾癬や尋常性白斑等にも有効です。クリニックや中小病院でも行われていて、副作用が少ないため小児でも使用できますが、炎症の強い時期だと週1回の通院がデメリットとなります。
図4 ナローバンドUVB療法

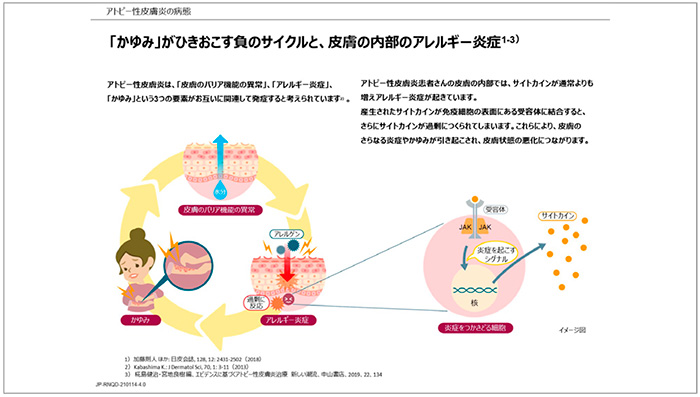
アトピー性皮膚炎は、「皮膚のバリア機能の異常」「アレルギー炎症」「かゆみ」の3要素が関連して発症すると考えられています。患者さんの皮膚の内部では、サイトカインが通常よりも増えることでアレルギー炎症が起きており、産生されたサイトカインが免疫細胞の表面にある受容体に結合すると、さらにサイトカインが過剰に産生されてしまいます。このために、皮膚のさらなる炎症やかゆみが引き起こされ、皮膚状態の悪化につながります(図5)。
図5 アトピー性皮膚炎の病態
新しい薬物療法
最近ではJAK阻害剤、PDE阻害剤、ヒト型抗ヒトIL-4/13受容体モノクローナル抗体といった新薬が上市され、ステロイドで炎症を抑えた後の維持療法で処方するケースが多くなりました。
ヒト型抗ヒトIL-4/13受容体モノクローナル抗体については、当科では2020年4月から12例に使用しています。使用1ヵ月以内に全例で皮膚症状やかゆみが減少し、作業効率の上昇等のQOLの改善が見られました。
その後、全身薬物療法である内服のJAK阻害剤が上市されました。これらは2021年末からアトピー性皮膚炎の保険適応を有しており、使用にあたっては、施設基準や重症度基準が存在しています。12歳女子の症例を紹介します。乳幼児期からアトピー性皮膚炎のためステロイド外用治療を行っていましたが、コントロール不良のため当科に紹介されました。内服のJAK阻害剤で治療を開始したところ、3ヵ月後には皮疹は寛解し、好酸球も正常となり、ステロイド外用を中止したという著効例です。
内服のJAK阻害剤は2021年8月から9例に使用していて、1ヵ月ほどで皮膚症状の改善、かゆみの軽減、睡眠や作業効率の改善が全例で認められました。小児への使用は1例のみですが、有効性が確認されていて、ステロイド外用が不要となりました。今後は減量や通院頻度の軽減が期待できる状況にあり、睡眠状態も改善される等、QOLの向上も見られました。これまで、小児のアトピー性皮膚炎では学校生活における部活等の体育系の活動への参加は難しかったのですが、内服薬の治療により外用の手間が省けることは、患者さんにとって大変有益であると感じています。
■演題2
聞いて! 聴いて! 効いて! 月経随伴症状とプレコンセプションケア
昭和大学医学部 産婦人科学講座 准教授 白土 なほ子 氏
産婦人科の扱う疾患は、妊娠出産、腫瘍、不妊が代表的ですが、それだけではありません。演題名の最初の「聞いて」は、みなさんに聞いていただきたい内容で、その次の「聴いて」は“傾聴”といって、耳を傾け、心を傾けて患者さんと接するための言葉として使っており、3番目の「効いて」は医薬品が効いてほしいという意味です。
女性の社会的・心理的・身体的な背景
社会的な背景として、女性の就労が進んでおり、大学への進学率も男女の差はなくなりつつありますが、管理職の女性割合で見ると、諸外国と比較して日本は低い水準です。
精神的な背景として、国民生活基礎調査によると、約50%が心理的な負担を感じている中、悩みやストレスはどの世代で見ても女性のほうが多いことが報告されています。また、神経性やせ症やパニック障害、不安障害、うつ病も女性のほうが多いということも知られています。
身体的な背景として、幼年期から老年期までの変化にはステロイドホルモンが関係しています。思春期になると初経を迎え、月経困難症や随伴症状等のさまざまな症状が発現します。そして、妊娠・出産に至るまでには、性感染症や子宮筋腫、内膜症等も非常に多く、これらすべて女性にかかわる疾患です。
思春期からのプレコンセプションケア
プレコンセプション(図6)について、プレは「前」、コンセプションは「受胎」という意味で、妊娠に向けて日々の生活や健康に向き合うことを意味します。1980年代頃までは、健康な母体であれば健康な子が生まれるという考え方でしたが、健康な母体である前に健康な女性である必要があります。これにはヘルスリテラシーが重要ですが、日本は低いのが現状です。具体的なプレコンセプションケアには、思春期からは性教育、20代頃では健康管理やストレスの緩和、飲酒、ピルを活用した月経コントロール、子宮頸がん検診、喫煙、結婚前からの風疹ワクチン、遺伝的な疾患に対する男女の情報共有、適度な運動(150分程度)、かかりつけ婦人科、検診等があります。
図6 プレコンセプションケア

月経随伴症状のセルフケアと治療
月経随伴症状は社会的な影響が大きい疾患です。本来であれば、直ちに婦人科にかかって治療を開始すべきですが、多くの人が我慢していて未治療なのが現状です。生理休暇については、女性の社会進出が増えたことで取得が進んでいない状況もあるようです。実際、1965年頃までの生理休暇の取得率は約25%でしたが、生理用品が改良され、薬剤も服用できるようになったこともあり、現在は約1%しか取得されておりません。現在では、ウェルネス休暇と名称を変えて性別関係なく健康増進を目的とした休暇とする動きもあるようです。いずれにせよ、休みを取得しなければいけないほど、月経による体調不良がある場合は婦人科の受診が必要となります。
月経随伴症状は、月経前から起こる月経前症状と、月経中に起こる月経時症状に分類され、約8割もの人々が月経前症状に悩んでいるといわれています。さらに、月経前症状により、退職や昇進の辞退を考えたことのある人が半数以上いることも報告されていて、社会的にも大きな問題となっています。また、労働損失額が約4900億円と試算されており、約半数の人々が通常の半分程度のパフォーマンスしか発揮できない等の報告もあり、社会的な損失が大きい疾患です。
月経困難症とは月経中に起こる下腹痛、頭痛等のさまざまな症状のことで、10代からの発症が多くなっています。普段の月経量と異なるときは、妊娠が隠れていることがありますので注意が必要です。腹痛については、婦人科疾患だけではない場合もあり、ルールアウト(除外診断)することが必要になります。これが最初に説明した「聴いて」に該当します。また、薬物療法が奏功するケースもありますので、外来への受診が重要です。貧血については月経随伴症状の中では見逃すことはできない重要な症状です。
治療(図7、8、9)については、まずは思春期のころから病院にかかる習慣を身に付けてもらえればと思います。そのうえで、非ステロイド性消炎鎮痛剤を使用することで約8割は軽快します。そして、漢方薬やOC(経口避妊剤)/LEP(低用量ピル)も非常に有効です。
図7 月経困難症の治療(1)

図8 月経困難症の治療(2)

図9 月経困難症の治療(3)

まずはプレコンセプションケアのことを知ってほしいと思います。このことを思春期のころから女性はもとより男性も含めて認知してもらい、産婦人科医のみならず医療従事者、そして社会を支える国民全員が啓発していけば、その活動が女性のサポートにつながるのではないかと考えています。
■演題3
気分障害 —社会的影響から治療まで
順天堂大学医学部 精神医学講座 主任教授 加藤 忠史 氏
精神疾患がもたらす社会的影響
命を失う疾患として多いのはがんですが、仕事ができなくなる疾患として最も多いのは精神疾患と言われています(図10)。実際、傷病手当金の支給額は、ほとんどの年代で精神および行動の障害が最も大きな割合を占めています。また、労働生産性への影響については、われわれの調査によると、過去7日間で仕事の生産性がうつ病では約40%、双極性障害では約48%減少していたことが確認されました(図11)。さらに、雇用率で見ると、うつ病では60~88%、双極性障害では40~75%の人が未就労であり、経済損失額はうつ病で2兆円、双極性障害で1.2兆円とも試算されていて(図12)、社会的影響が非常に大きい疾病となっています。厚生労働省の調査によると、現在通院中の患者数は約172万名となっていますが、実際にはこの何倍もの患者さんが存在しているといわれています。このため、世界保健機関(WHO)は、2030年までにうつ病が世界最大の健康問題になると述べています。
図10 疾患が生活に与える影響
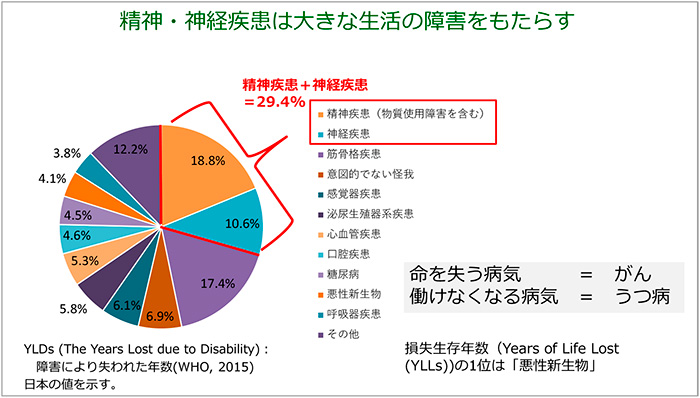
図11 気分障害による労働生産性の低下
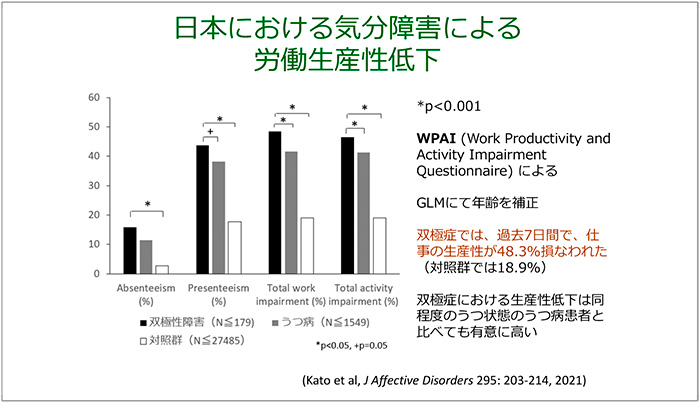
図12 精神疾患による経済損失

うつ病と双極性障害
うつ病はうつ状態を呈する疾患で、あらゆる年代で発症し、有病率は世界的には約15%とされています。原因はストレスや生まれ育ち等が大きく関与しています。一方、双極性障害はうつ状態に加えて躁状態または軽躁状態が出現し、これらが繰り返される疾患で、2023年から双極症と呼ばれています。多くは若年で発症し、有病率は約0.8%です(図13)。
治療については、うつ病では抗うつ薬が第1選択ですが、双極性障害では抗うつ薬を使用しない等、同じうつ状態を呈するのにまったく異なるのが特徴です。また、双極性障害患者の半数以上はうつ状態から発症するため、双極性障害であっても最初はうつ病と診断されます。このように、うつ病の中には潜在的な双極性障害が含まれていて、それを区別することが困難な状況があります。
図13 うつ病と双極性障害

うつ病の症状、診断、治療
うつ病は発症すると寛解に至るまでに多くの時間を要し、発症から入院治療を経て復帰に至るまで約1年かかるケースもあります。診断においては、甲状腺疾患や認知症、インターフェロン等の薬剤誘発性、双極性障害等による抑うつをすべて除外する必要があるため、長時間(30分~1時間)くらいかかります。
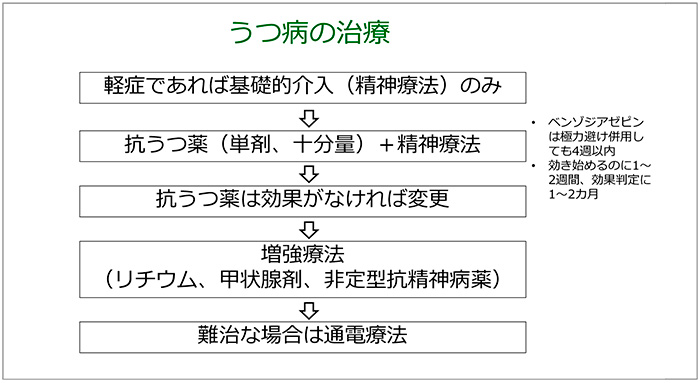
治療については、軽症であれば精神療法のみでも良く、中等症以上では抗うつ薬を投与します。ベンゾジアゼピン系抗不安薬は極力避け、使用しても依存のリスクを回避するため4週以内にとどめる必要があります。抗うつ薬の副作用は初期から出現しますが、効果が発現するまでに約1週間、さらに効果判定には1~2ヵ月程度を要します。初回の抗うつ薬で効果がなければ、次の抗うつ薬に変更し、それでも効果がなければ、抗うつ薬に気分安定薬のリチウムや、甲状腺ホルモン剤、非定型抗精神病薬を上乗せする増強療法を行います。それでも効果がなくても、電気けいれん療法を行えば8~9割が寛解に至ります(図14)。
図14 うつ病の治療
うつ病の発症と抗うつ薬の作用メカニズムについて
うつ病はセロトニンという神経伝達物質の欠乏により発症し、抗うつ薬がセロトニンを増やすことで効果を発揮するといわれていましたが、その後の研究により、ストレスによって神経細胞が萎縮すると報告され、抗うつ薬は萎縮した神経細胞を伸ばす作用をもつBDNF(脳由来神経栄養因子)を増加させて効果を発揮すると考えられるようになりました。萎縮の原因にはストレスと炎症の関係が注目され、ストレスによって神経細胞が損傷されると、そこからダメージ関連分子が発生し、免疫細胞も活性化して炎症を進めることが報告されています。実際、うつ病の患者さんの脳では樹状突起スパインタンパクの減少が確認されています。動物実験においては、ストレスによってシナプスが減少し、抗うつ治療で新たなシナプスが形成され、抗うつ治療で増えたスパインを破壊するとうつ状態が治らないことも確認されていて、シナプスの増減とうつ状態はパラレルの関係であることが確認されています。
このため、医学部の講義では、うつ病は顕微鏡で見える病気であり心の病気ではないと教えています。脳という臓器の特殊性により、倫理的、技術的なハードルで確認しにくいのであって、心の病気だと思いながら患者さんを診察することは大きな過ちであると伝えています。
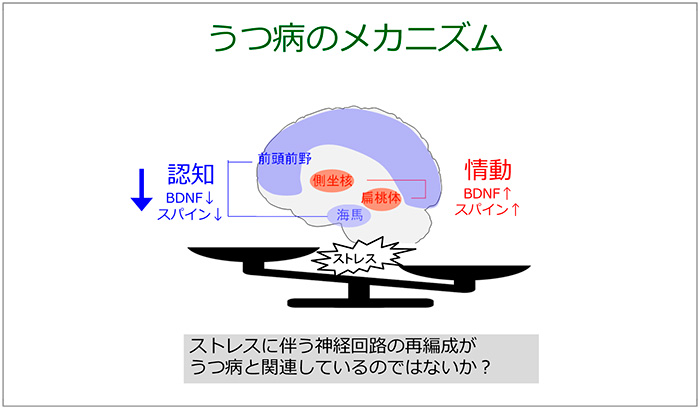
その他の治療法には、「すべてか無か思考」や、「過剰な一般化」等の認知のゆがみを直す認知行動療法があります。認知のゆがみは情動的な情報処理を指していて、うつ病の患者さんでは情動刺激に対する賦活が強いといわれています。シナプスの減少は前頭前野や海馬といった認知にかかわる場所で確認されていますが、情動にかかわる扁桃体や側坐核ではシナプスはむしろ増加しているのです。つまり、ストレスが慢性的に続いている状況においては、認知では対処できない状況にあり、情動の情報処理が優先されるのです。このような状況における神経細胞の再編成が、うつ病の発症メカニズムと考えられています(図15)。
図15 うつ病の発症メカニズム
双極性障害
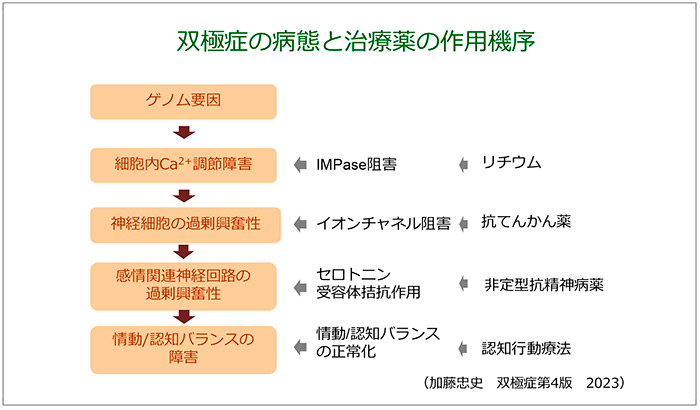
双極性障害はうつ状態と躁状態が繰り返される疾患です。治療は抗うつ薬を使用せず、気分安定薬のリチウムと抗てんかん薬、非定型抗精神病薬による併用療法を行います。治療に難渋するケースが多く、当院の調査によると、不適切な診断、抗うつ薬の処方、ガイドラインの不遵守、病気に対する受容の問題等が原因にありました。発症要因はゲノムにあり、細胞内Ca2+調節障害、神経細胞の過剰興奮性、感情関連神経回路の過剰興奮性、情動/認知のバランス障害といった病態が解明されていて、リチウム、抗てんかん薬、非定型抗精神病薬がそれぞれ病態パスウェイの異なる作用点に作用することで効果を発揮します。このため、双極性障害では併用療法が推奨されているのだと考えられます(図16)。
図16 双極性障害の病態と治療薬について
最後に
本フォーラムでは生産性やQOL、家族に与える影響等の医薬品の多様な価値について紹介しました。
本邦では、人口減少と高齢化によって使用可能な時間が減少していくため、効率化を図っていく必要があります。生産性については、労働のみならず、勉強や部活、またはボランティア活動等といった幅広い分野で関係していて、このような社会とのつながりがさまざまな病気と向き合う中で拡大していくことに意義があります。医薬品をはじめとする医療技術の多様な価値について、さらに議論が発展していくことを期待します。
(産業政策委員会 産業振興部会 小崎 昌昭、飯田 耕士、村上 知大、松田 拓朗)

