Points of View 認知症における疾病との共生
医薬産業政策研究所 統括研究員 伊藤 稔
1.はじめに
健康寿命延伸のためには、「未病・予防」「診断・治療」が重要であることは論を俟たないが、疾病に罹患しても可能な限り制限を受けずに生活していく、疾病との「共生」も同様に望まれる。筆者は、政策研ニュース前号(No.62)1)において、がんサバイバーにおける疾病との共生を概観し、がんと共生できる社会実現のためには、患者が置かれた状況やニーズの理解、理解に基づく支援体制の構築、多職種連携による支援の実施、連携を担保するコーディネート機能が必要と思われること、製薬企業においてはイノベーティブな創薬による貢献は勿論、疾患との共生の観点からの貢献も同じく重要であることを報告した。本号においては、今後、本邦において、その対策の重要性がより一層増大することが予想される認知症における疾病との共生を概観し、製薬企業の貢献について考察することを目的に研究を進めた。
2.認知症の状況
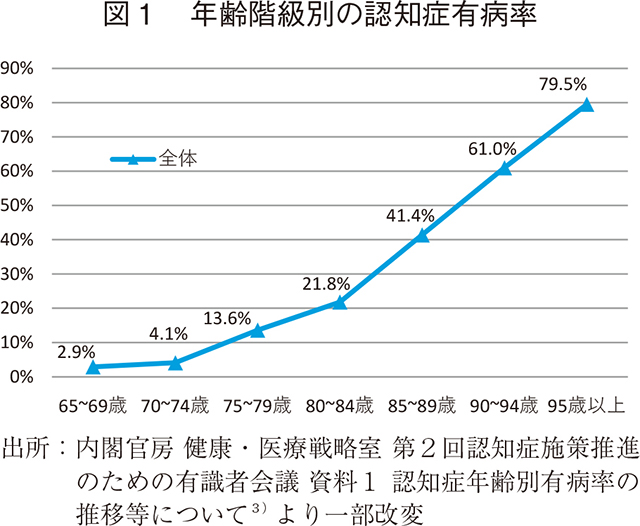
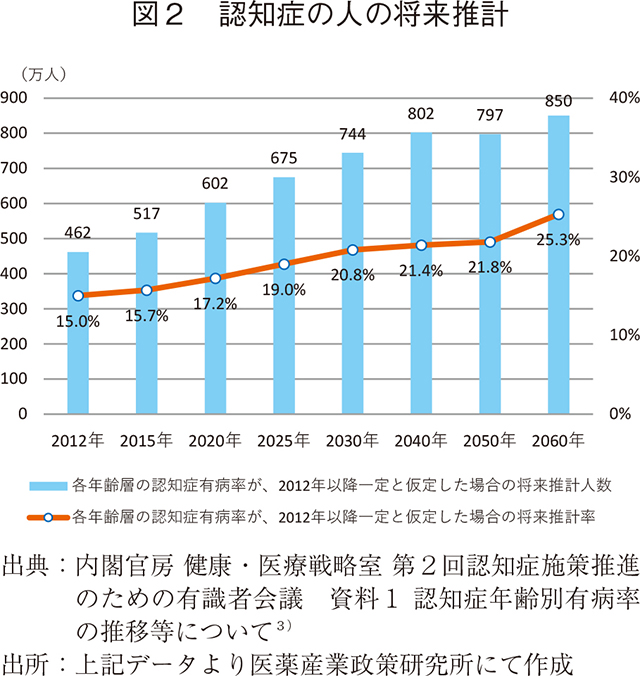
ICD-10(1993年)において、認知症は「通常、慢性あるいは進行性の脳疾患によって生じ、記憶、思考、見当識、理解、計算、学習、言語、判断など多数の高次脳機能障害からなる症候群」とされている2)。年齢階級別の認知症有病率(図1)において明らかなように、加齢に伴い有病率は上昇し、65~69歳において2.9%であった有病率は、95歳以上では79.5%まで高まる。また、福岡県久山町の縦断調査に基づく将来推計では、各年齢層の有病率が2012年以降一定であると仮定した場合、2025年の認知症の人の数は675万人とされ、2040年には800万人を超えると推計されている。(図2)
認知症施策推進大綱(令和元年6月18日)4)にて言及されている通り、「認知症はだれもがなりうる疾患であり、家族や身近な人が認知症に罹患することを含め、多くの人にとって身近なものになっている」と捉えることが適切な状況となっている。
3.認知症の人や家族の抱える不安(ニーズ)
内閣府政府広報室が令和元年12月に調査した「認知症に関する世論調査」の概要5)において、認知症になった際にどのようなことに不安を感じるかが公表されている。(図3)
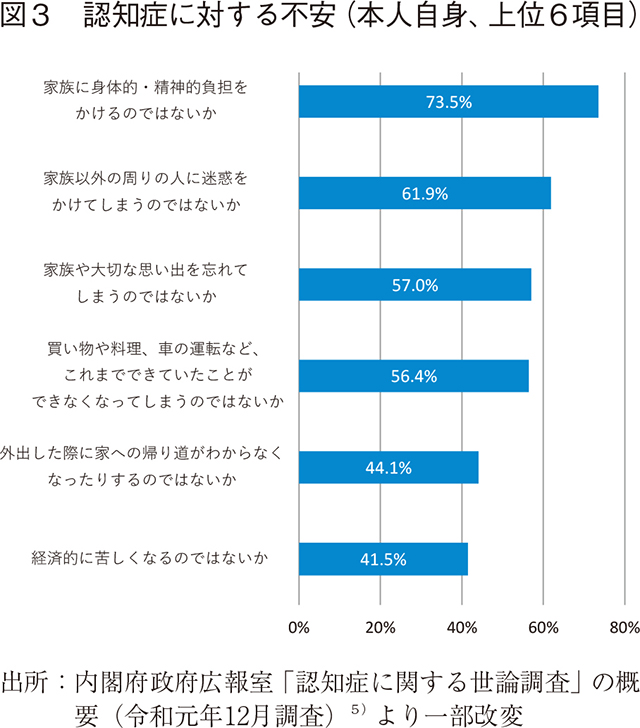
結果としては、家族への身体的・精神的負担、家族以外の周囲への迷惑、家族や思い出を忘れる、日常生活(買い物、料理、車の運転等)が困難、外出時に帰り道が不明、経済的な負担等が上位となった。
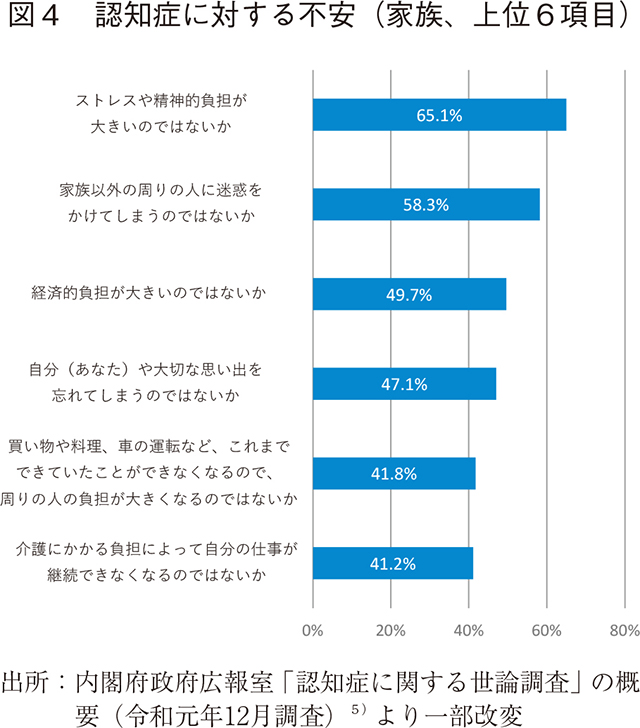
また、家族が認知症になった際に不安に感じる事項についても調査がなされている。(図4)本人自身が罹患した場合とほぼ同様の項目が上位となったが、介護により就労継続が困難になるとの不安を訴える結果も見られた。このような不安な思いは、認知症の人やその家族のニーズを代表していると解釈することができ、こういった側面に焦点を当てた支援が求められる。
4.2012年以降の認知症施策のあゆみ
2012年以降の認知症施策を概観した場合、主に3段階の変遷を経て、その内容が高められてきたと考えることができる。
まず、2012年6月に厚生労働省認知症検討プロジェクトチームにより「今後の認知症施策の方向性について」6)が取り纏められ、同年9月に「認知症施策推進5か年計画(オレンジプラン)」7)が公表された。「認知症の人は精神科病院や施設を利用せざるを得ない」とのそれまでの考え方を改め、「認知症になっても本人意思が尊重され、できる限り住み慣れた地域のよい環境で暮らし続けることができる社会」の実現を目指す旨が示された。具体的な取組としては、①標準的な認知症ケアパスの作成・普及、②早期診断・早期対応、③地域での生活を支える医療サービスの構築、④地域での生活を支える介護サービス構築、⑤地域での日常生活・家族の支援強化、⑥若年性認知症施策の強化、⑦医療・介護サービスを担う人材の育成等の7つが示された。
次いで、2015年1月に「認知症施策推進総合戦略(新オレンジプラン)~認知症高齢者等にやさしい地域づくりに向けて~」8)が策定された。高齢化の進展に伴い認知症の人が更に増加するとの認識の下、「認知症の人を単に支えられる側と考えるのではなく、(中略)認知症の人が認知症とともによりよく生きていくことができるよう、環境整備を行っていくことが求められる」旨が示され、社会の理解促進に重点が置かれることになった。また、施策として以下の7つの柱が示された。①認知症への理解を深めるための普及・啓発の推進、②認知症の容態に応じた適時・適切な医療・介護等の提供、③若年性認知症施策の強化、④認知症の人の介護者への支援、⑤認知症の人を含む高齢者にやさしい地域づくりの推進、⑥認知症の予防法、診断法、治療法、リハビリテーションモデル、介護モデル等の研究開発及びその成果の普及の推進、⑦認知症の人やその家族の視点の重視。
そして直近では、2019年6月に「認知症施策推進大綱」4)(以下、大綱)が取り纏められ、「認知症はだれもがなりうるものであり、多くの人に身近なものとして、認知症の発症を遅らせ、認知症になっても希望を持って日常生活を過ごせる社会を目指し、認知症の人や家族の視点を重視しながら、「共生」と「予防」を両輪として施策を推進する」と、以前からの考え方のベースである「共生」の概念に新たに「予防」の概念が加わった。また「70歳代での発症を10年間で1歳遅らせることを目指す」との目標も明記された。
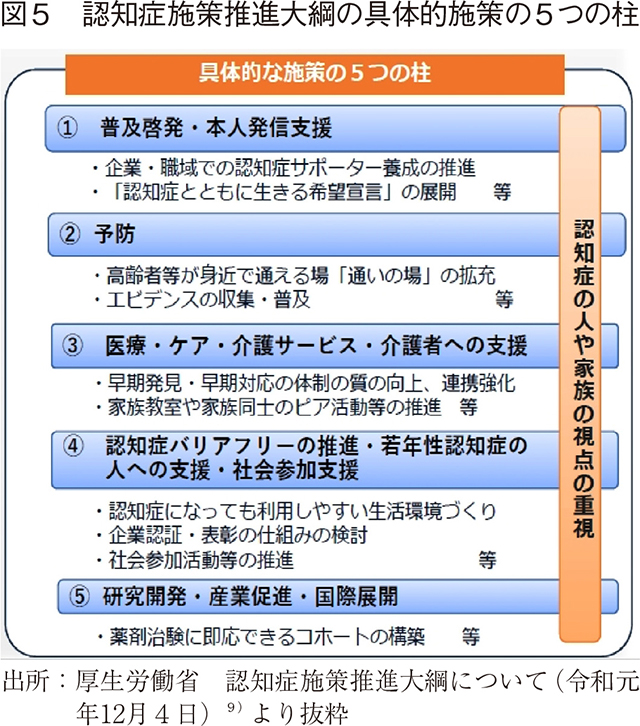
更に、この基本的考え方の下、①普及啓発・本人発信支援、②予防、③医療・ケア・介護サービス・介護者への支援、④認知症バリアフリーの推進・若年性認知症の人への支援・社会参加支援、⑤研究開発・産業促進・国際展開、との5つの柱に沿って施策を推進する旨が示された。(図5)
以下、大綱における各施策やその進行状況等を縦覧することで、認知症の人や家族への支援の具体的内容や状況を確認したい。
5.大綱における各施策及びその進行状況
5-1.普及啓発・本人発信支援
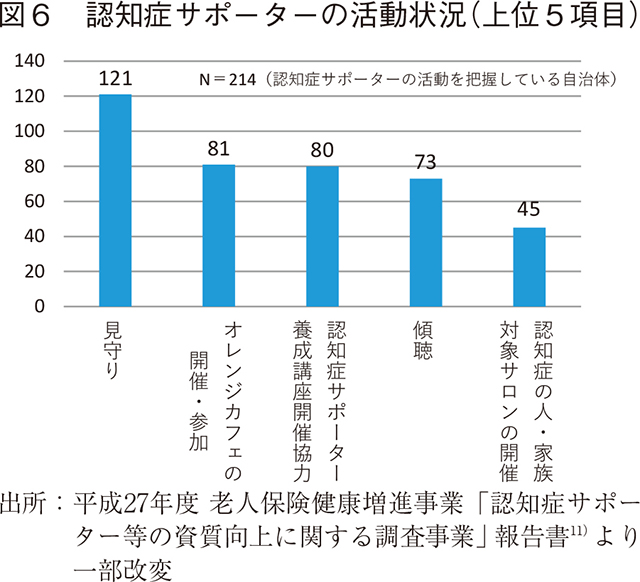
認知症の人や家族が地域のよい環境で自分らしく暮らし続けるためには、認知症への社会の理解を深め、認知症があってもなくても同じ社会の一員として地域をともに創っていくことが必要とされる。このためには、認知症に関する正しい知識と理解を持ち、地域や職場で認知症の人や家族を手助けする存在としての「認知症サポーター」を養成することが推進されている。市町村や職場等において認知症サポーター養成講座が開催されており、認知症サポーター数は2021年3月末時点では約1,317万人10)となっている。見守り、認知症(オレンジ)カフェ(後述)の開催や参加、養成講座の開催協力等が主な活動である。(図6)今後は、認知症の人と地域で関わることが多いと想定される業種(小売業、金融機関、公共交通機関等)の従業員や子供・学生に対する養成講座の拡大も図られる。
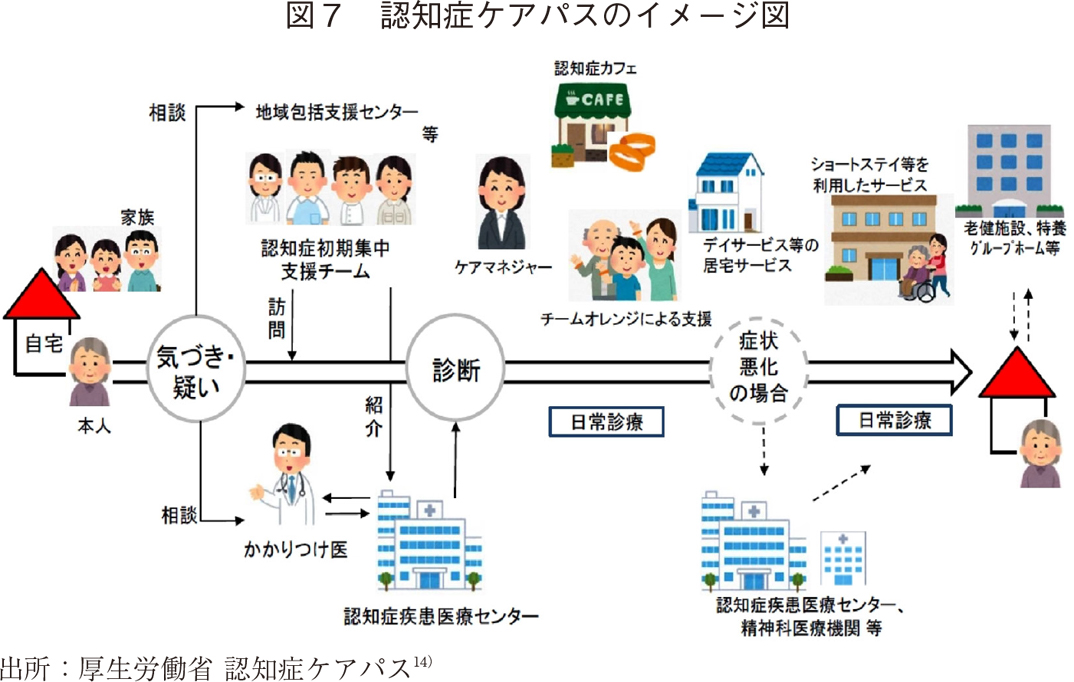
また、地域の保健医療・介護等に関する総合窓口である「地域包括支援センター」における相談体制の整備が求められている。地域包括支援センターは、地域包括ケア推進の要としての役割を担っており、保健師・社会福祉士・主任ケアマネジャーが配置され、総合相談、権利擁護、包括的継続的ケアマネジメント支援、介護予防ケアマネジメントの各業務を行っている。2018年4月末時点では、全市町村で5,097か所が設置されている13)。近年は業務量が増大しており、業務・人員体制の強化が課題となっている。また、具体的な相談先や受診先の利用方法等が明確に伝わるような情報周知も求められており、「認知症ケアパス」の整備活用が進められている。認知症ケアパスとは、発症予防の段階から人生の最終段階まで、相談先や利用すべき医療・介護サービスの流れを予め標準的に示したものである。(図7)2020年6月末時点では、85.5%の市町村で作成されている12)。
認知症の人が生き生きと活動している姿は、認知症に関する社会の見方を変える契機ともなり、また、多くの認知症の人に希望を与えると考えられる。認知症に対する画一的で否定的なイメージを払拭する観点からも、認知症の人が自らの言葉で語る姿を積極的に発信支援することは意義深い。認知症に関する普及啓発を行う認知症の人の方々を「希望大使」として任命する等の事業が推進され、2020年1月に5名が任命されている12)。
5-2.予防
認知症予防には、発症遅延や発症リスク低減(一次予防)、早期発見・早期対応(二次予防)、重症化予防、機能維持、行動・心理症状の予防・対応(三次予防)がある。大綱における「予防」とは、「認知症にならない」という意味ではなく、「認知症になるのを遅らせる」「認知症になっても進行を緩やかにする」を意味している。
運動不足の改善、生活習慣病(糖尿病・高血圧症等)の予防、社会参加による社会的孤立解消・役割保持等が、認知症予防に資する可能性が示唆されている。このため、地域において高齢者が集う「通いの場」や社会参加活動・学習等の場を活用した活動の推進が重要とされている。通いの場では、主に体操、茶話会、趣味活動等が実施されており、令和元年度は高齢者人口の6.7%が参加した15)。また、かかりつけ医、保健師、管理栄養士等の専門職による健康相談等についても、認知症の発症遅延や発症リスク低減、早期発見・早期対応につながる可能性があるとされている。
認知症予防に関するエビデンスは未だ不十分である。国が保有する介護保険総合データベース(介護レセプト・要介護認定情報等)の活用促進による予防効果の向上や、高齢者の状態・ケア内容等の新たなデータベース(CHASE)構築による科学的効果が裏付けられた介護の実現が望まれている。更に、認知症予防に資することが期待される民間サービスの評価・認証の仕組みも検討されている。
5-3.医療・ケア・介護サービス・介護者支援
認知症医療・介護等に携わる者は、認知症の人が有する力を最大限に活かしながら、地域社会の中でなじみの暮らし方や関係が維持できるよう、伴走者として支援していくことが重要である。このような「認知症の人主体の医療・介護の原則」は、医療・介護等に携わる全ての者が共有すべき基本理念であるとの前提に基づき、医療・介護の質向上を図ることが求められる。また各支援機関間の連携を強化し、適時・適切な医療・介護等を提供することが必要とされる。(図8)
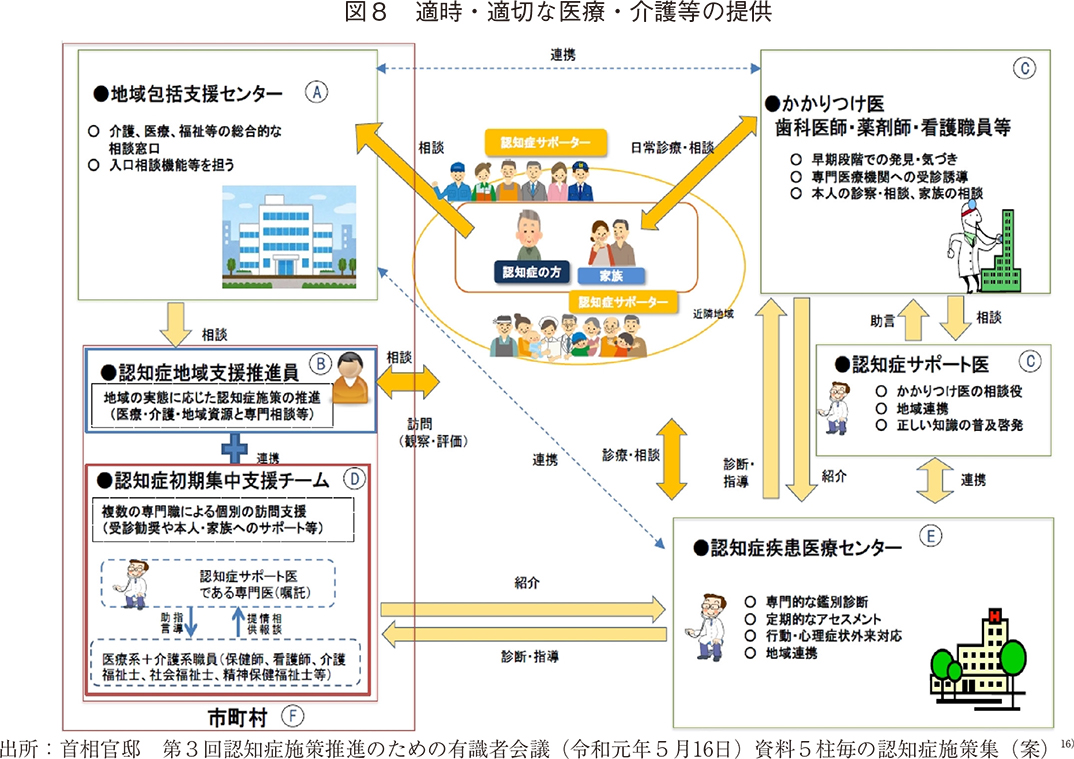
認知症の人の早期発見・早期対応のためには、地域の関係機関の有機的連携が必要である。地域包括支援センターやかかりつけ医等の地域機関は、認知症疾患医療センター等の専門機関と連携し、認知症の疑いがある人に早期に気付き適切に対応するとともに、診断後の本人・家族等に対する支援につなげるよう努めることが求められる。また、本人自身が早く気付くように、認知症に関する情報提供を強化する視点も重要である。
「地域包括支援センター」は、地域の相談窓口としての入口相談機能を担っており、地域包括支援センター評価指標や保険者機能強化推進交付金の活用による質の向上が図られている。また、医療・介護・福祉等の機関だけではなく、地域で認知症の人と関わることが多いと想定される業種(小売業、金融機関、公共交通機関等)との連携も重要である。こうした業種の認知症サポーターが、認知症の可能性を感じた場合、必要に応じ地域包括支援センター等の相談機関と連携することが必要である。
「認知症地域支援推進員」は、市町村毎に配置され、地域支援機関間の連携体制の構築や認知症ケアパスの作成・普及、認知症対応力向上のための多職種協働研修(認知症ライフサポート研修)の実施、認知症の人や家族への相談支援等、地域の実情に応じた認知症施策を推進する。また、「認知症初期集中支援チーム」(後述)との連携により、必要なサービスが提供されるための調整も担っている。
「かかりつけ医・歯科医師・薬剤師・看護職員」は、日常診療の際等に認知症の疑いがある人に早期に気付き、専門医療機関への受診誘導等の適切な対応が求められる。
「認知症サポート医」は、かかりつけ医の診断等への相談役・アドバイザーの役割を担い、かかりつけ医研修の企画や認知症医療に係る正しい知識の普及も期待されている。
「認知症初期集中支援チーム」は、複数の専門職(認知症サポート医、医療系・介護系職員)で構成され、認知症の疑いがある人や認知症の人及び家族を訪問し、観察・評価の上、初期支援を包括的・集中的に行い自立生活のサポートを行う。現在はほぼ全ての市町村に設置されている。
「認知症疾患医療センター」は、地域連携の司令塔機能を担い、地域包括支援センター・認知症初期集中支援チーム等の地域相談機関や医師会等の地域保健医療機関の連携を推進することが期待されている。こうしたステークホルダーによる認知症疾患医療連携協議会の設置・運営や認知症サポート医等への研修も事業内容に含まれている。また専門的医療機能も担っている。鑑別診断や治療方針の選定、行動・心理症状(BPSD)や身体合併症発症時等の急性期入院医療を要する場合の対応などが医療機能の主な内容である。こうした2つの機能を担う認知症疾患医療センターは、二次医療圏毎に計画的に整備するとされており、2020年6月末時点では、全国468ヶ所、二次医療圏域としては93%(310ヶ所)に設置されている12)。
地域ネットワークの中で、かかりつけ医、歯科医師、薬剤師、看護師等は、認知症の早期発見・早期対応、医療の提供等で重要な役割を担う。こうした医療従事者の認知症対応力の向上のための認知症対応力向上研修や、かかりつけ医を支援する認知症サポート医養成のための研修は着実に実施していく必要がある。また、認知症の人は、地域の見守り等の支援を受けながら、通所・訪問系サービス(通所介護、訪問看護、短期入所生活介護等)や、居住系サービス(認知症高齢者グループホーム、有料老人ホーム等における特定施設入居者生活介護)など様々な形で介護サービスと関わりながら生活をしていくことになる。こうした介護従事者の認知症対応力の向上のための研修も同様に推進が望まれる。2020年6月末時点で、約6.6万人のかかりつけ医、約1.6万人の認知症サポート医が研修を受講している。また、認知症介護者実践者研修の受講者数は約30万人となっている12)。認知症対応力向上のための研修では、eラーニング活用や最新の認知症施策動向を踏まえたカリキュラムの改定も視野に置かれている。
更に、医療・介護手法の普及・開発として、特に行動・心理症状(BPSD)に焦点を当てた施策が推進されている。BPSDとは、認知機能が低下したことによる中核症状(記憶障害、見当識障害、実行機能障害)に加え、環境要因・身体要因・心理要因などの相互作用の結果として生じる心理症状(不安、うつ、幻覚、妄想)、行動面の症状(易刺激性、攻撃性、焦燥性興奮、異常行動、徘徊)である17)。発現した場合、本人のQOL低下や家族・介護者の負担は大きなものとなる。BPSD予防やリスク低減、現場でのケア手法標準化に向け、ケア事例の収集やケアレジストリ研究、ビッグデータ活用研究等の効果的ケアに関する研究の推進が望まれている。
また、認知症の人の介護者の負担軽減も検討されている。高齢化の進展に伴い、働き盛り世代の家族介護者の増加が考えられ、仕事と介護の両立支援が必要とされている。「介護離職を予防するための仕事と介護の両立支援対応モデル」の普及促進、両立支援に取り組む企業への助成金支給など、介護離職ゼロに向けた職場環境整備に取り組む旨が施策として示されている。更に、家族介護者が正しく認知症の人を理解し適切な対応を行うことの促進や、家族介護者の心理的負担軽減の効果も期待し、認知症の人及びその家族等が集う「認知症カフェ(オレンジカフェ)」、家族教室や家族同士のピア活動等の取組の推進が施策として言及されている。認知症カフェは同じ空間で同じ境遇の人が出会い、それぞれの横のつながりを形成し強化する場となっている。昨今では、新型コロナウイルス感染症による外出自粛を勘案した認知症カフェの手引き18)も整備され、オンライン併用型や完全オンライン型等の継続の工夫がなされている。(図9)
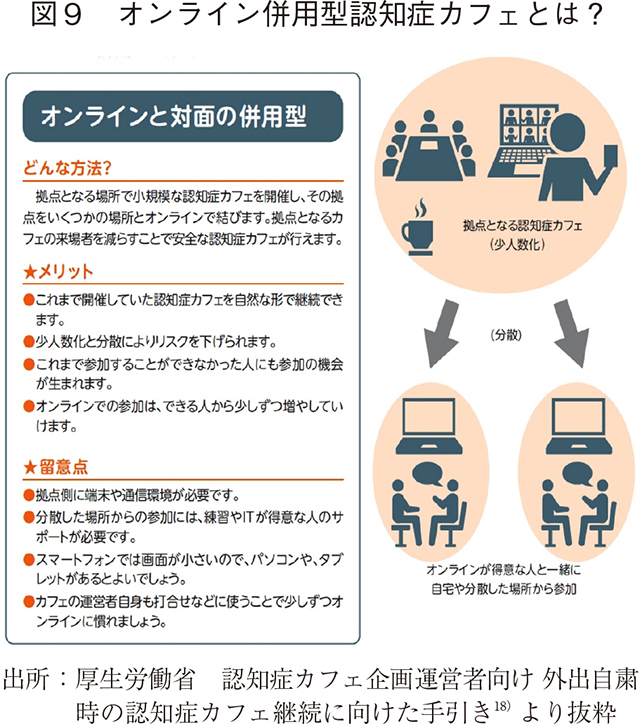
5-4.認知症バリアフリーの推進・若年性認知症の人への支援・社会参加支援
認知症の人の多くが、罹患を期に外出や交流の機会を減らしている実態がある。金融機関・公共交通機関・小売業・公共施設・薬局・飲食業などの業種で、認知症の人が不安や利用しづらさを感じるとの調査結果がでている19)。(図10)
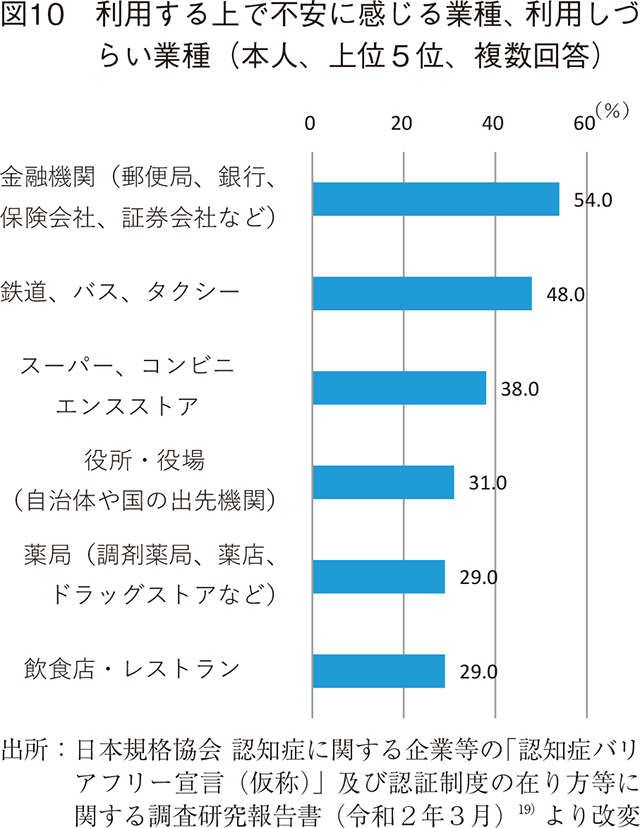
地域で普通に暮らし続けていくために、こうした業種の障壁を減らす「認知症バリアフリー」の取組を推進する旨が大綱に示されている。また、認知症への取組を行っている企業等に対する認証・表彰制度創設を検討し、認知症バリアフリーな商品・サービス開発を促すことも言及されている。国・地方公共団体、各業界団体、認知症当事者等が一体となり認知症バリアフリーの取組をより統合的に推進することを目的に、2019年4月22日に「日本認知症官民協議会」が設立され、約100団体が参加している20)。同協議会には、認知症バリアフリー社会実現に向けた諸課題を整理し、その解決のための検討を行う認知症バリアフリーワーキンググループと当事者や支え手の課題・ニーズに応えるソリューションの創出と社会実装に向けた議論を行う認知症イノベーションアライアンスワーキンググループが設置されている。
このほか、交通安全、地域支援の強化、成年後見制度の利用促進、消費者被害防止、虐待防止等の施策も示されている。成年後見制度とは、認知症により判断能力が十分でない人に対して、その権利を守る援助者を選任し、財産管理や身上監護(身の回りの世話)に関する契約等の法律行為全般を支援する制度である2)。
若年性認知症とは65歳未満で発症する認知症である2)。東京都健康長寿医療センターを研究代表とするAMED研究では、推定有病者数は約3.6万人と見做されている21)。若年性認知症の人は、家計の主体をなす人が多く、休職・退職により経済的に困窮する可能性がある。また主介護者が配偶者に集中しがちであり、場合によっては高齢の親が介護者になることもある。更に子供の養育・教育など親が最も必要な時期に重なり家庭内に大きな問題を引き起こすこともある21)。こうした特徴を踏まえ、認知機能が低下してもできることを可能な限り継続しながら適切な支援が受けられることが望まれる。都道府県への専門相談窓口の設置や「若年性認知症支援コーディネーター」の配置等の施策が推進されている。若年性認知症支援コーディネーターの役割は、医療機関や介護サービス機関だけでなく、就労・社会参加・障害者福祉などの様々な制度の活用と関係者間の緊密な連携の推進にある。必要に応じて職場や産業医、地域当事者団体、福祉サービス事業所等とより広域的なネットワークの構築が求められている。
5-5.研究開発・産業促進・国際展開
認知症は未だ発症や進行の仕組みの解明が不十分で、根本的治療薬や予防法は十分に確立されていない。よって発症や進行の仕組み解明、予防法、診断法、治療法、ケア(リハビリテーション、介護モデル等)の研究開発など、様々な病態やステージを対象に研究開発を進めることが必要である。特に、糖尿病等の危険因子と認知症発症の関連解明や脳画像等の解析による発症の仕組み解明、生体試料を活用した病態解明などの研究が大綱に示されている。また、バイオマーカーや疾患修飾薬の開発を促進する研究、BPSDに対する予防法・治療法・ケア等の研究開発を進めることも示されている。
認知症の研究基盤の構築も重要な取組である。認知症発症・進行の経緯、危険因子、予防因子を明らかにする全国規模のコホート研究や疾患レジストリ(オレンジレジストリ)、生体情報・試料等を収集したバイオバンクの構築など、研究を加速させるための体制の構築も言及されている。
施策の推進に際しては、日本医療研究開発機構(AMED)による研究開発支援が期待されている。
AMEDの助成により行われた認知症に関する研究開発課題を、AMED研究開発課題データベースにて検索し、以下の結果を得た22)。(図11)
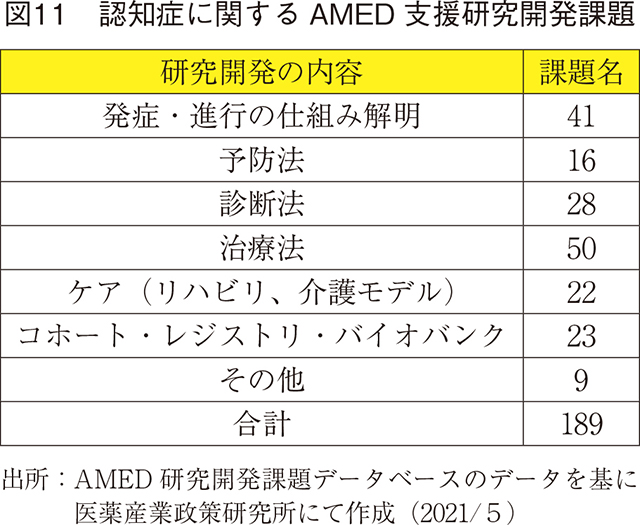
治療法や発症・進行の仕組み解明等を中心に幅広い支援がなされている。認知症は経過の長い疾患であり、長期的、安定的に研究を継続する仕組みの構築が望まれている。
認知症の予防法やケアに関する技術・サービス・機器等の検証、評価指標の確立を図ることも大綱で示されている。認知症に関する新製品・サービスの社会実装のためには、十分な規模での実証を行い、医療関係者に加え非医療関係者でも利活用可能な評価指標・手法の確立が必要との考え方がある。このため、医療・介護関係者に加え企業・自治体・介護事業者等が連携した実証事業である認知症対策官民イノベーション実証基盤整備事業が、AMED事業として推進されている23)。
こうした取組を通じて、産業界の認知症に関する機運を高め、官民連携・イノベーションの創出・社会実装を推進し、「アジア健康構想」の枠組みも活用して、介護サービス等の国際展開を推進することで、世界でも最速で高齢社会に突入した日本の経験を共有することが大綱では言及されている。
6.製薬企業の貢献に関する考察
高齢化の進展に伴い、認知症の人が増加することは避けられない状況である。しかしながら、大綱で言及されているように、未だ認知症の発症・進行の仕組みの解明は不十分で、根本的治療薬・予防法は十分に確立されていない。政策研ニュースNo.61(2020年11月)において、中尾は治療満足度・薬剤貢献度(2019年度)別にみた開発件数(2020年8月末日時点)を報告している。アルツハイマー病の治療満足度は21.1%・薬剤貢献度は25.5%・開発中品目数は9品目、血管性認知症の治療満足度は30.2%・薬剤貢献度は27.5%・開発中品目数は0品目であり、筋萎縮性側索硬化症に次いで低い結果であった24)。筋萎縮性側索硬化症の患者数が1万人程度であることを勘案すると、認知症の社会に対する影響の大きさが想像できる。更に有用な疾患修飾薬や根本的治療薬等の革新的創薬に対する貢献が、製薬企業にとって何よりも重要と思われる。2020年3月31日、日本製薬工業協会(以下、製薬協)は、東北メディカル・メガバンク機構(以下、ToMMo)と共同研究の開始をプレスリリースした25)。ToMMoの有する15万人規模の健康情報、ゲノム情報、生体試料などを製薬協と共有し実施される共同研究には認知機能の関連解析研究が含まれている。こうしたバイオバンクや全国規模コホート、疾患レジストリ等を製薬企業も利活用できる試みがより一層活性化し、早期に革新的創薬へ結実することに期待したい。
また、非薬物的な予防・治療法開発における動向も注目に値する。2019年9月、国立長寿医療研究センターは、AMEDの支援を受け、認知症予防を目指した多因子介入によるランダム化比較試験を開始した。認知症発症リスクの高い高齢者を対象に、生活習慣病管理、運動・栄養介入、認知機能訓練を複合的に実施する認知症予防プログラムによる認知機能低下の抑制に対する有効性を検証するものである26)。また、前述の介護保険総合データベース(介護レセプトデータ・要介護認定データ)を医療データと連結して活用し、予防効果の向上を図る等の検討もなされている。こうした認知症における非薬物的な予防・治療法開発においては、前述の行動・心理症状(BPSD)への対応も望まれる。BPSDは、認知機能障害(中核症状)を基盤に、環境的・身体的・心理的などの要因の影響を受けて発現するとされており、その背景は一様ではなく2)、BPSD治療では、「非薬物介入を最優先し、出現時間、誘因、環境要因などの特徴を探り、その改善を探る」17)とされている。つまり、認知症の人毎に継続的なモニタリングを行い、BPSD発現時の諸データを分析し適切に対応することが予防・治療に有用な可能性がある。製薬協は、2021年5月に発表した「製薬協 産業ビジョン2025追補版」27)において、ヘルスケア分野におけるDX推進の重要性について触れ、「日常の体調記録を健康管理に活用できるモバイル機器の医療展開」について言及している。BPSDの予防・治療と日常生活でのデータを継続的に取得できるモバイル機器との親和性は高いと想定される。こうしたDXをも視野に入れた非薬物的な予防・治療法開発への貢献も製薬企業に期待したい。
更に、当事者団体への支援・協働も検討の余地がある。認知症に関する世論調査(令和元年12月調査)5)において、認知症に対するイメージ調査(認知症の人と接する機会の有無別)が実施されている。「できないことを工夫して補いながら、今まで通り自立的に生活できる」「医療・介護サポートを利用しながら生活できる」の合計値は、接する機会あり群が43.2%、接する機会なし群が33.3%であり、接触歴の有無でイメージに差がある結果となった。(図12)この調査は、認知症本人と接触することの重要性を示唆していると思われる。
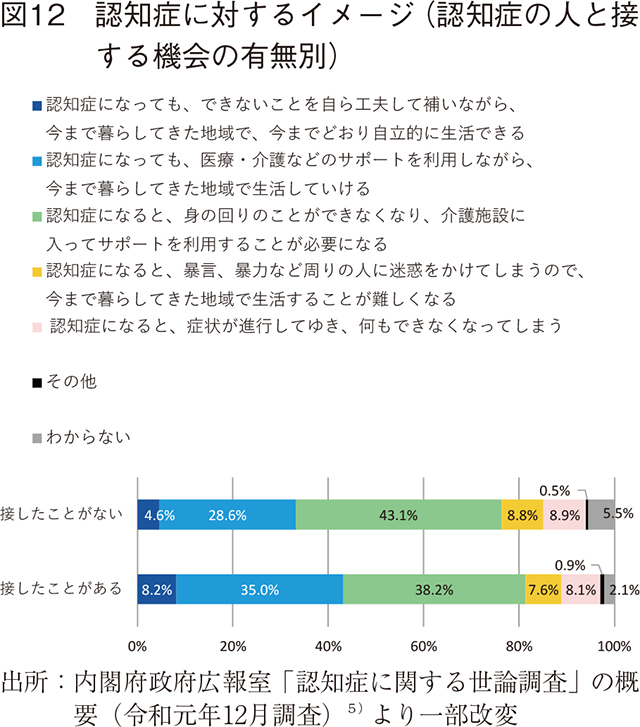
当事者団体への支援や協働を通じた本人や家族のニーズ・悩み等の正確な理解は、革新的創薬や非薬物的な予防・治療法開発における有用な気付きを得る面で意義が深いと思われる。また、薬剤の価値を考える上でも大きな意味があると想定される。中野らはリサーチペーパー・シリーズNo.76「医薬品の社会的価値の多面的評価」において、「介護負担の軽減」は本邦においても考慮・評価の議論を進めていける可能性がある旨を報告している28)。医薬品の価値を考えていく上でも、当事者団体への支援や協働を通じ、認知症における介護負担の実態を正確に把握することは有用と思われる。当事者団体としては、「公益社団法人 認知症の人と家族の会」「一般社団法人 全国若年認知症家族会・支援者連絡協議会」「男性介護者と支援者の全国ネットワーク」「レビー小体型認知症サポートネットワーク」等の団体があり、2017年には、これら4団体による認知症関係当事者・支援者連絡会議29)が発足し、認知症の未来を展望すべく活動している。当事者団体と製薬企業の双方が意義を感じられる支援・協働が、支援・協働の継続性を担保する意味でも有用と思われる。
製薬企業の貢献のまとめ
- 疾患修飾薬や根本的治療薬等の革新的創薬に対する貢献
- (DXも視野に入れた)非薬物的な予防・治療法開発に対する貢献
- 当事者団体と製薬企業の双方が意義を感じられる支援・協働
6.まとめ
認知症との共生を考えた場合、認知症の人本人は勿論、主たる介護者の一人である家族も生きがいを持ち、自分らしく生きていくことができる社会の実現が重要と思われた。認知症は本人の問題であり、家族の問題であり、社会の問題である。この観点からは、本人・家族の日常生活の場である社会の認知症に対する理解促進が基盤的に必要と思われた。その上で、本人・家族の状況・ニーズの理解、理解に基づく支援体制の構築、社会も含む多者連携による支援の実施、連携を可能にする調整機能が望まれると思われた。また、根本的治療・予防法の確立が不十分な現状において、製薬企業には、革新的な創薬は勿論、DXも視野に入れた非薬物的な予防・治療法への貢献、当事者団体と製薬企業の双方が意義を感じられる支援・協働の実施が求められると考えられた。
-
※本稿執筆中に、バイオジェン、エーザイ株式会社より、ADUHELMTM(アデュカヌマブ)がアルツハイマー病治療薬として米国FDAの迅速承認を取得した旨のニュースリリース30)があった。これを契機に、製薬企業による認知症分野での革新的な創薬が一層促進されることを期待したい。
-
1)医薬産業政策研究所「がんサバイバーにおける疾患との共生」政策研ニュース No.62(2021年3月)
https://www.jpma.or.jp/opir/news/062/06.html -
2)一般社団法人日本神経学会「認知症疾患診療ガイドライン2017」医学書院
-
3)内閣官房 健康・医療戦略室 第2回認知症施策推進のための有識者会議 資料1認知症年齢別有病率の推移等について
https://www.kantei.go.jp/jp/singi/ninchisho_kaigi/yusikisha_dai2/siryou1.pdf -
4)認知症施策推進関係閣僚会議 認知症施策推進大綱(令和元年6月18日)
https://www.mhlw.go.jp/content/000522832.pdf -
5)内閣府政府広報室 認知症に関する世論調査(令和元年12月調査)「調査結果の概要」
https://survey.gov-online.go.jp/tokubetu/r01/r01-ninchishog.pdf -
6)厚生労働省「今後の認知症施策の方向性について」(平成24年6月18日)
https://www.mhlw.go.jp/file/06-Seisakujouhou-12300000-Roukenkyoku/0000079273.pdf -
7)厚生労働省「認知症施策推進5か年計画(オレンジプラン)」(平成24年9月5日)
https://www.mhlw.go.jp/stf/houdou/2r9852000002j8dh-att/2r9852000002j8ey.pdf -
8)厚生労働省「認知症施策推進総合戦略(新オレンジプラン)」(平成27年1月27日)
https://www.mhlw.go.jp/content/000366767.pdf -
9)厚生労働省 老健局認知症施策推進室 九州厚生局地域共生セミナー 認知症施策推進大綱について(令和元年12月4日)
https://kouseikyoku.mhlw.go.jp/kyushu/caresystem/000122427.pdf -
10)認知症サポーターキャラバン サポーターの養成状況
https://www.caravanmate.com/result/(2021/05/22参照) -
11)平成27年度 老人保険健康増進事業「認知症サポーター等の資質向上に関する調査事業」報告書
https://www.mhlw.go.jp/file/06-Seisakujouhou-12300000-Roukenkyoku/26C2P_1.pdf -
12)首相官邸 令和2年度進捗確認 認知症施策推進大綱の実施状況について(概要)
https://www.kantei.go.jp/jp/singi/ninchisho_kaigi/pdf/r02taikou_gaiyo.pdf -
13)厚生労働省 第83回社会保障審議会介護保険部会(令和元年10月9日)資料2地域支援事業の更なる推進
https://www.mhlw.go.jp/content/12300000/000556110.pdf -
14)厚生労働省 認知症ケアパス
https://www.mhlw.go.jp/content/000686391.pdf -
15)厚生労働省 介護予防・日常生活支援総合事業等(地域支援事業)の実施状況(令和元年度実施分)に関する調査結果(概要)
https://www.mhlw.go.jp/content/12300000/000750956.pdf -
16)首相官邸 第3回認知症施策推進のための有識者会議(令和元年5月16日)資料5 柱毎の認知症施策集(案)
https://www.kantei.go.jp/jp/singi/ninchisho_kaigi/yusikisha_dai3/siryou5.pdf -
17)厚生労働省 かかりつけ医のための BPSD に対応する向精神薬使用ガイドライン(第2版)
https://www.mhlw.go.jp/file/06-Seisakujouhou-12300000-Roukenkyoku/0000140619.pdf -
18)厚生労働省 認知症カフェ企画運営者向け 外出自粛時の認知症カフェ継続に向けた手引き
https://www.mhlw.go.jp/content/12300000/000692601.pdf -
19)日本規格協会 認知症に関する企業等の「認知症バリアフリー宣言(仮称)」及び認証制度の在り方等に関する調査研究報告書(令和2年3月)
https://webdesk.jsa.or.jp/pdf/dev/md_4858.pdf(2021/05/22参照) -
20)日本認知症官民協議会
https://ninchisho-kanmin.or.jp/about.html(2021/05/22参照) -
21)厚生労働省 若年性認知症ハンドブック(改訂版)
https://www.mhlw.go.jp/content/2020_jyakubook.pdf -
22)AMED研究開発課題データベース(https://amedfind.amed.go.jp/amed/index.html)にて、課題名、事業名、研究概要、成果概要に「認知症」を検索語とする検索を行い、得られた結果195件より「倫理審査委員会の構築」等を除外した189件を分類した。
-
23)経済産業省 日本認知症官民協議会 認知症イノベーションアライアンスワーキンググループ中間とりまとめ報告書(令和2年3月27日)
https://www.meti.go.jp/shingikai/mono_info_service/ninchisho_wg/pdf/20200327_01.pdf -
24)医薬産業政策研究所「アンメット・メディカル・ニーズに対する医薬品の開発状況-2020年の動向-」政策研ニュースNo.61(2020年11月)
https://www.jpma.or.jp/opir/news/061/09.html -
25)国立大学法人東北大学東北メディカル・メガバンク機構、日本製薬工業協会、国立研究開発法人日本医療研究開発機構
https://www.jpma.or.jp/opir/news/063/pdf/pdf-06-02.pdf -
26)国立研究開発法人国立長寿医療研究センター
https://www.ncgg.go.jp/topics/20190902.html(2021/05/22参照) -
27)日本製薬工業協会 製薬協 産業ビジョン2025 追補版(2021年5月)
https://www.jpma.or.jp/opir/news/063/pdf/pdf-06-03.pdf -
28)医薬産業政策研究所 リサーチペーパー・シリーズ No.76「医薬品の社会的価値の多面的評価」(2021年3月)
http://www.jpma.or.jp/opir/research/rs_076/article_076.html -
29)認知症関係当事者・支援者連絡会議
https://ninchisho-renrakukai.com/about/index.html(2021/05/28参照) -
30)エーザイ株式会社 ニュースリリース
https://www.eisai.co.jp/news/2021/news202141.html

