目で見る製薬産業 NDBオープンデータでみた小児アトピー性皮膚炎検査と処方薬の推移
医薬産業政策研究所 主任研究員 椿原慎治
要約
- 「学校保健統計調査」の2015~2024年度の10年間データを用いて小児アトピー性皮膚炎の被患率推移を分析した結果、幼稚園児の被患率は男女とも年5%以上の減少率を示し、小学生の被患率は若干の減少傾向であった。
- 対して、中学生女子、高校生男女の被患率は約年2%の増加率が示され、小児アトピー性皮膚炎は高年齢群で増加していることが示唆された。
- これらの結果を受け、2015~2023年度のNDBオープンデータから、小児患者の特異的アトピー性皮膚炎検査の算定回数、ストロング以上の強度を有するステロイド外用剤の小児処方量、新規薬理作用医薬品の小児処方量の年度推移を分析し被患率との関係を観察した。
- 特異的アトピー性皮膚炎検査の算定回数は0~4歳群で減少が示されたが、5歳以上の各群は増加を示し、特に高年齢群で顕著に高い増加率が示された。
- ストロング以上のステロイド外用剤処方量はいずれの群でも著しい増加が示され、被患率と検査算定数の推移からみると想定外の結果であった。
- 新規薬理作用医薬品の処方量は近年顕著に増加しており、外用薬では低年齢群の処方が多く、抗体医薬、内服JAK阻害薬は15歳以上の処方が多くを占めた。
- 小児アトピー性皮膚炎の被患率と治療薬処方量との関係は明らかではなかった。近年のアトピー性皮膚炎治療薬の進歩は目覚ましく、症状の病因分子に特異的に作用することから小児患者個々のアンメットニーズを更に充足することが期待される。同時に安全面への細心の注意を払った適正使用の推進活動が強く求められる。
1. はじめに
「学校保健統計調査」1)は、統計法に基づく基幹統計調査(基幹統計である学校保健統計を作成するための調査)として、学校における幼児、児童及び生徒の発育及び健康の状態を明らかにすることを目的とした標本調査である。文部科学省HPによると明治33年(1900年)に「生徒児童身体検査統計」の名称で開始されたとあり、昭和23年(1948年)に「学校衛生統計」に名称改定、昭和35年(1960年)に現在の名称に改定され、2025年12月現在、令和6年度(2024年度)の調査結果が公表されている大変歴史のある児童調査である。調査対象の範囲は、幼稚園、小学校、中学校、義務教育学校、高等学校、中等教育学校及び幼保連携型認定こども園のうち、文部科学大臣があらかじめ指定する学校に在籍する満5歳から17歳(4月1日現在)までの幼児、児童及び生徒と定義されている。
標本は学校基本調査の結果を基に作成した学校基本調査台帳を母集団名簿としており、抽出方法として、1.児童等の発育状態調査は層化二段無作為抽出法、2.児童等の健康状態調査は層化集落抽出法が用いられ、調査事項は、1.発育状態調査:(1)身長 ⑵体重、2.健康状態調査:(1)栄養状態、(2)脊柱・胸郭・四肢の状態、(3)裸眼視力、(4)眼の疾病・異常、(5)難聴、(6)耳鼻咽頭疾患、(7)皮膚疾患、(8)結核に関する検診、(9)結核、(10)心電図異常、(11)心臓、(12)蛋白検出、(13)尿糖検出、(14)その他の疾病・異常、(15)歯・口腔、(16)永久歯のう歯数等、となっており、各調査項目の目標精度が5%未満に保たれるよう調査設計されている。(7)皮膚疾患の項で“アトピー性皮膚炎”の被患率推定値が、⒁その他の疾病・異常の項で“ぜん息”、“腎臓疾患”、“言語障害”、“その他の疾病・異常”の被患率推定値が示されている。具体的な疾病が示されているものはアトピー性皮膚炎、結核、う歯、ぜん息のみである。各都道府県は域内の幼児、児童及び生徒の発育状態や疾患、検査値異常の保有割合を全国平均と比較して示す等、自治体の児童の健康管理への意識向上を目的として積極的に公表している。本研究では学校保健統計調査の疾病・検査値異常の中からアトピー性皮膚炎の小児被患率とその推移に着目し、NDBオープンデータ(以下、NDBOD)2)を用いて、アトピー性皮膚炎の特異的検査の小児患者の算定回数及び年度推移、アトピー性皮膚炎治療に従来用いられているステロイド外用剤、近年治療のgame changerとなっている新規薬理作用を有する医薬品の小児処方量及び年度推移との関係を観察する。
2. 調査方法
2015~2024年度の学校保健統計調査から幼稚園、小学校、中学校、高校の幼児、児童、生徒のアトピー性皮膚炎被患率を学校種類別、男女別、都市規模別に収集し、被患率の年平均変化率(AnnualPercent Change:以下、APC)を計算した。なおここでの被患者定義は、学校の健康診断に基づいて学校医によって判定された者である。加えて健康診断で疾病・異常と判定されなかったが医療機関で医師から疾病・異常と診断され、そのことを学校が把握している場合も被患者として扱われる。しかし治療によって疾病・異常の疑いがなく経過観察と判定された場合は計上しないとしている。各年の健康状態調査の対象となった集団母数は巻末の別表1に示す。
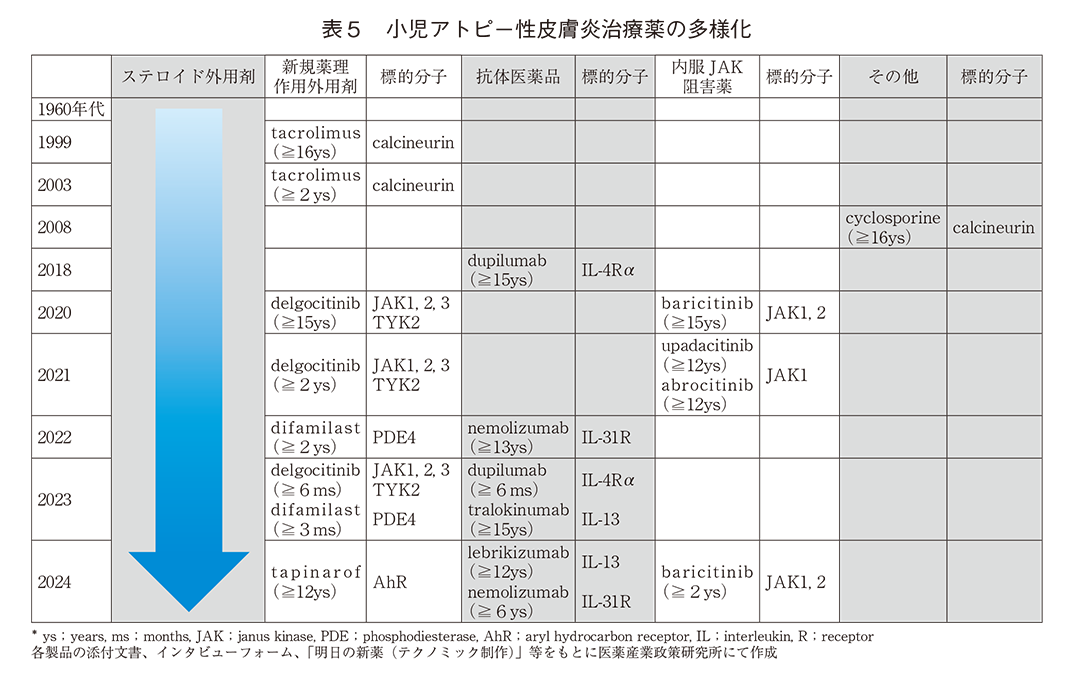
アトピー性皮膚炎の検査の算定回数と治療薬の処方量はNDBOD第2回(2015年度)~第10回(2023年度)を用い、男女0~19歳の処方薬数量を5歳毎年齢階級別に集計した。なお箇所によって便宜的に0~4歳群と5~9歳群を低年齢群、10~14歳群と15~19歳群を高年齢群と表現する。検査は「D 検査_ 性年齢別算定回数」から、「アトピー性皮膚炎診療ガイドライン2024(以下、診療ガイドライン)」3)に掲載されている5種類の診断、重症度評価のバイオマーカーのうち、特異的マーカーとして“TARC(thymus and activation regulated chemokine)”と“SCCA2(squamouscell carcinoma antigen 2)”を集計した。診療ガイドラインに掲載されている薬物療法のうち、外用剤は「外用剤_ 性年齢別薬効分類別数量 外来(院内)(院外)」からステロイド外用剤(抗生物質・抗菌剤配合剤、ローション製剤を除く)、新規薬理作用外用剤として“tacrolimus”、“delgocitinib”、“difamilast”を集計、モノクローナル抗体医薬品は「注射_性年齢別薬効分類別数量外来(院内)(院外)」から“dupilumab”、“nemolizumab”、“tralokinumab”を集計、内服ヤヌスキナーゼ(JAK)阻害薬は「内服_外来_性年齢別薬効分類別数量(院内)(院外)」から“baricitinib”、“upadacitinib”、“abrocitinib”を集計した。
診療ガイドラインに示すよう「ステロイド外用剤は「アトピー性皮膚炎治療の基本となる薬剤であり(CQ1:推奨度1、エビデンスレベル:A)、個々の皮疹の重症度に応じて適切な強さ(ランク)のステロイド薬を選択すること」となっている(表1)。ここでは、JAK阻害薬やモノクローナル抗体医薬品等の新規薬理作用医薬品の上市にともなって、強力なステロイド外用剤の処方量の変化を観察するために「ストロング」ランク以上のステロイド外用剤の処方量を集計した。なお、ステロイド外用剤はアトピー性皮膚炎以外の皮膚炎、皮膚症状の治療にも用いられており、NDBODでは疾病に紐づいた処方を確認することはできないため処方量の変化はあくまで推論に留まる。抗生物質・抗菌剤配合剤、ローション製剤を除いた理由は、前者は感染性皮膚疾患、後者は頭皮に発症する皮膚炎(脂漏性湿疹等)への処方の可能性が高いと考えたためである。またローション剤の処方単位はmLとなっているものが多いため、処方単位量の推移を表現するにあたりg単位で統一するためでもある。新規薬理作用医薬品の注意点として、dupilumabは2018年4月に成人(15歳以上)の「既存治療で効果不十分なアトピー性皮膚炎」で承認された後、2019年3月に12歳以上のコントロール不良の重症もしくは難治性の「気管支喘息」に、2023年9月に生後6ヶ月以上の「既存治療で効果不十分なアトピー性皮膚炎」、2024年2月に12歳以上の「既存治療で効果不十分な特発性の慢性蕁麻疹」の小児適応が拡大されたため、処方単位量はこれら疾患の合算となる。またbaricitinibは2024年3月に2歳以上の「既存治療で効果不十分なアトピー性皮膚炎」と「多関節に活動性を有する若年性特発性関節炎」に適応拡大された。
被患率推定値の年平均変化率(APC)は引用資料4)に示されている計算方法である、各年度の数値を自然対数化し線形回帰直線を導き、その係数(m)の指数値(exp(m))を用いて100×((exp(m)-1)で算出した。

以下にNDBODの注意点を揚げる。① NDBODでは男女別、5歳毎にグループ化されており、各グループの処方薬数量の集計結果が1,000未満の場合は「-」で表示(1,000未満の箇所が1箇所の場合は1,000以上の最小値を全て「-」で表示)となっているため、年齢群の集計結果と総計とは一致しない。②第8回までは、処方薬は薬効分類別に処方数の上位100品目が記載されていたが、以降は上位100品目・上位300品目・上位500品目が公表されたことから、以前のデータと整合性を取るため第9、10回を上位100品目までを集計対象とした。ただし内服JAK阻害薬については第9回NDBOD(2022年度)から小児年齢階級の処方単位量が本格的に現れたが、上位100品目では十分に集計ができなかったため上位300品目までを集計対象とした。
3. 結果
(1)アトピー性皮膚炎被患率
2015~2024年度の学校保健統計調査から、学校種別、男女別にアトピー性皮膚炎の被患率推定値の推移を図1に示す。
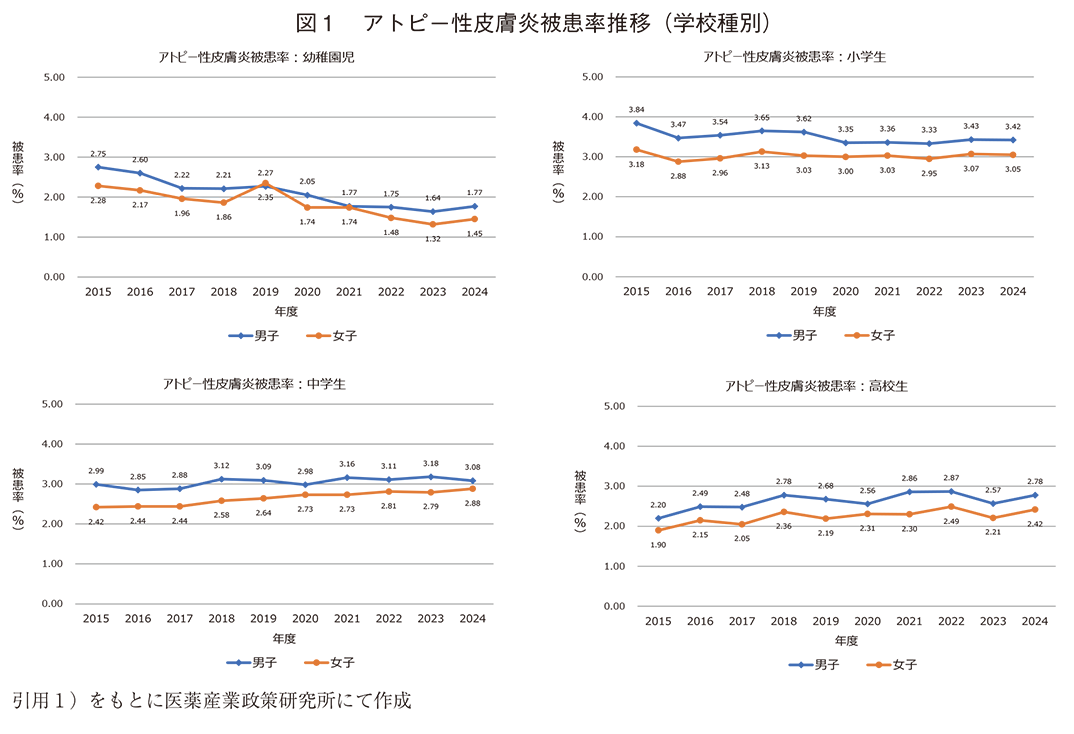
- 幼稚園:男子2015年度2.75%、2024年度1.77%、APC▲5.4%、女子2015年度2.28%、2024年度1.45%、APC▲5.6%と男女とも年減少率が極めて大きかった。
- 小学生:男子2015年度3.84%、2024年度3.42%、APC▲1.1%、女子2015年度3.18%、2024年度3.05%、APC▲0.0%と男女とも若干の減少傾向であった。
- 中学生:男子2015年度2.99%、2024年度3.08%、APC0.9%、女子2015年度2.42%、2024年度2.88%、APC2.1%と、女子の年増加率は男子の倍であった。
- 高校生:男子2015年度2.20%、2024年度2.78%、APC1.9%、女子2015年度1.90%、2024年度2.42%、APC2.0%と、男女は同等の年増加率であった。
都市階級別の被患率推移(表2)をみると、男女とも「大都市」の幼稚園児の減少が大きく(APC;男子▲6.6%、女子▲8.1%)、「町村」では中学生女子に増加(APC2.7%)が認められた以外、大きな変化は認められなかった。また、「大都市」高校生は男女とも全体に比して年増加率は小さかった(APC;男子0.4%、女子1.1%)が、「小都市」高校生は全体以上の増加(APC;男子2.9%、女子3.3%)が認められた。
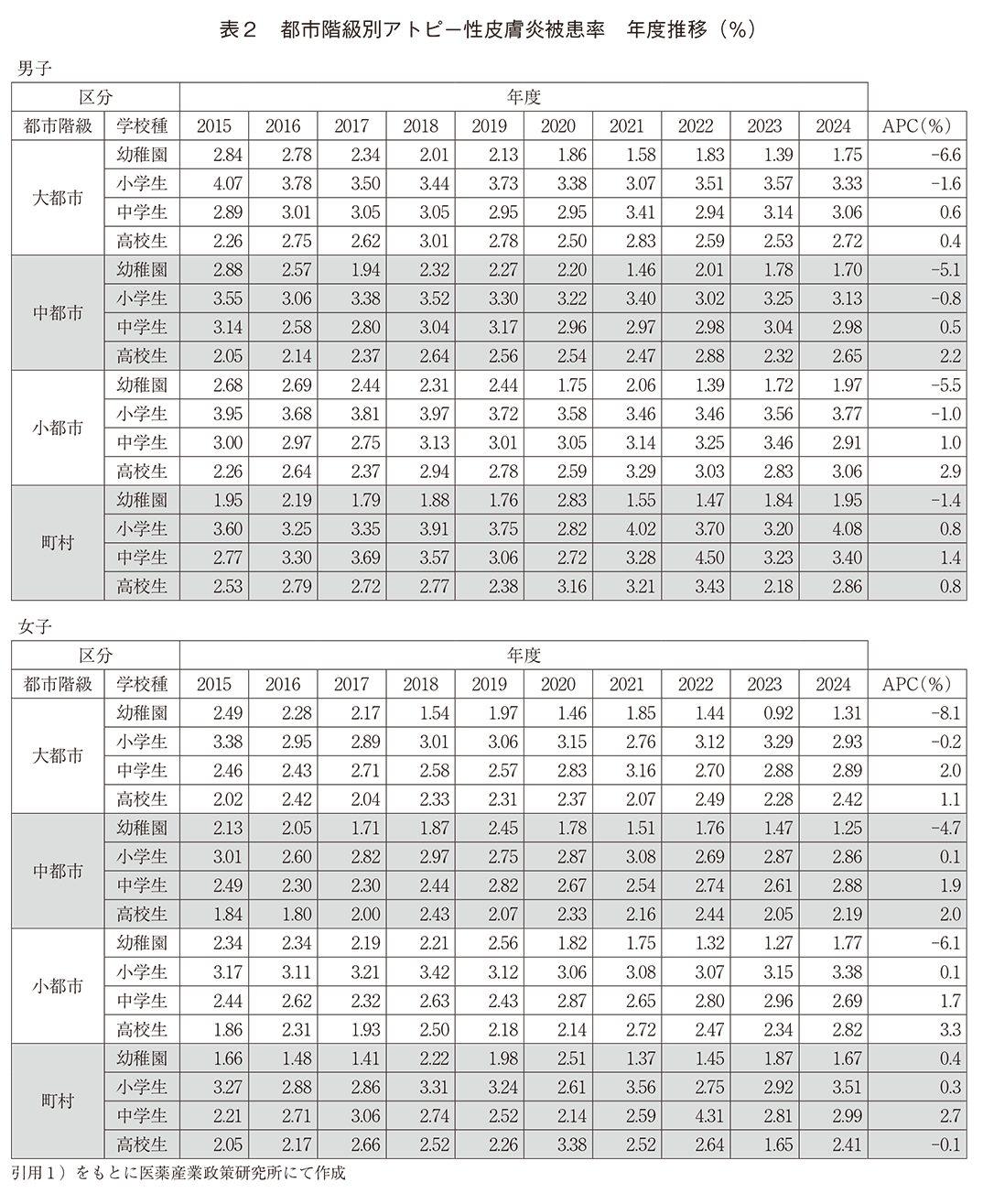
(2)アトピー性皮膚炎検査
2015~2023年度NDBODから、アトピー性皮膚炎特異的な検査である“TARC”および“SCCA2”の算定回数を0歳から19歳まで5歳刻みで集計し年齢階級別、男女別に推移をみた(図2)。なおSCCA2は15歳以下までが保険適応である。0~4歳群は算定回数の最も多い群であったが、APCは男子▲3.5%、女子▲2.1%と減少していた。5~9歳群のAPCは男子4.9%、女子5.3%、10~14歳群のAPCは男子11.3%、女子11.2%、15~19歳群のAPCは男子12.1%、女子10.2%であった。年齢が上がるに従って検査の算定回数は少なくなっていたが、APCは高年齢群で顕著に増加していた。
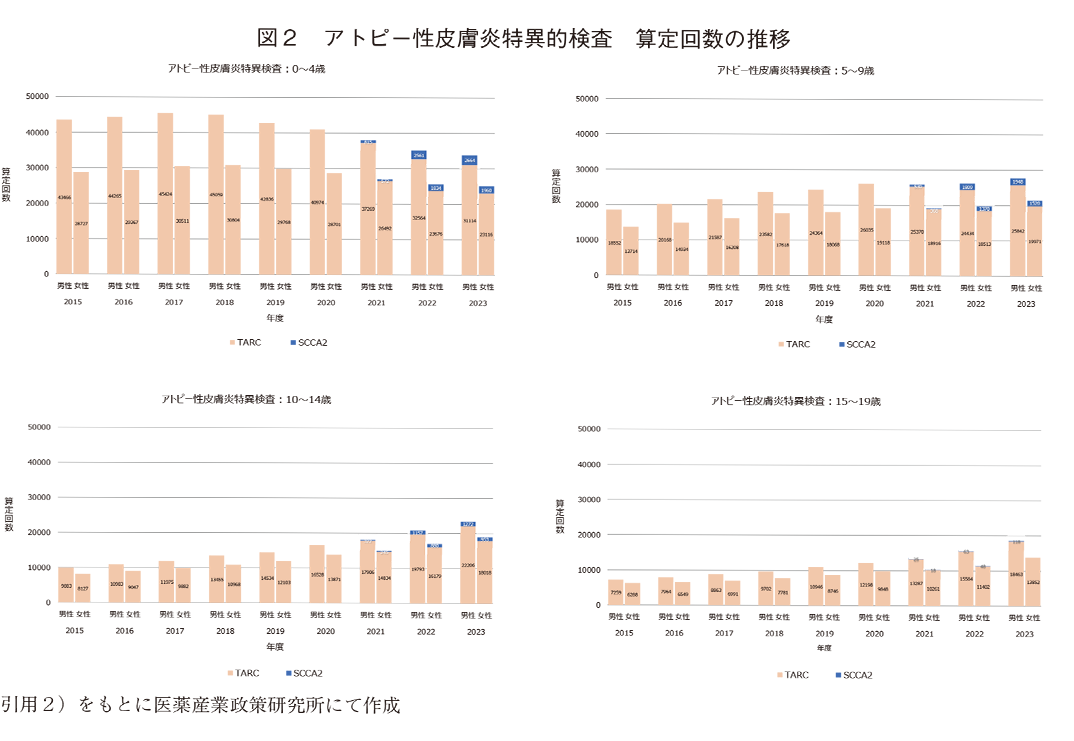
(3)ステロイド外用剤
先と同様に、年齢階級別、男女別にみたストロングランク以上のステロイド外用剤の処方単位量(kg)の推移を図3に示す。
- 0~4歳群:全体のAPCは男子7.9%、女子8.5%と顕著な増加が認められた。男女ともにストロング(S)の処方量が最も多く、ストロングAPCは男子9.8%、女子10.6%と増加を牽引していた。ベリーストロング(VS)のAPCは男子1.8%、女子2.0%、ストロンゲスト(SST)のAPCは男子6.1%、女子5.8%であった。
- 5~9歳群:全体のAPCは男子10.6%、女子11.1%であった。男女ともにストロング量が最も多く、ストロングAPCは男子13.0%、女子13.4%、ベリーストロングAPCは男子6.7%、女子7.1%、ストロンゲストAPCは男子12.8%、女子13.3%であった。
- 10~14歳群:全体のAPCは男子11.9%、女子11.6%であった。男女ともにベリーストロング量が最も多く、ストロングAPCは男子13.9%、女子13.8%、ベリーストロングAPCは男子10.1%、女子9.6%、ストロンゲストAPCは男子16.3%、女子15.5%であった。
- 15~19歳群:全体のAPCは男子10.7%、女子9.4%であった。男女ともにベリーストロング量が最も多く、ストロングAPCは男子9.2%、女子9.1%、ベリーストロングAPCは男子10.9%、女子9.2%、ストロンゲストAPCは男子18.4%、女子15.7%であった。
これらのステロイド処方単位量はNDBOD外用剤の薬効分類名称「鎮痛、鎮痒、収斂、消炎剤」の上位100銘柄にあるストロングランク以上のステロイドを集計したものであるが、調査方法の注意点に示したように、第9回(2022年度)、第10回(2023年度)は上位500銘柄まで集計している。今回集計したステロイド処方単位量の顕著な増加は、品目整理や販売中止の理由による同一成分ステロイドの銘柄集約による増加や、他外用剤の100位圏外への降級によるステロイド銘柄の相対的な順位昇級の可能性も考えられたため、NDB第2~8回の上記薬効分類内での外来院外処方のストロングランク以上のステロイドの最小銘柄数が13であったことから、総処方単位量から院内、院外それぞれ上位13銘柄までに固定して処方単位量とAPCを分析した(表3)。若干の変動はあったものの銘柄数は年次的に増加傾向にあり、上位13銘柄に固定した場合でも各ランクのステロイド処方単位量は増加しており全体のAPCは8.6%を示した。13銘柄の処方単位量を年齢階級別に分析した結果、特徴的な点としては0~4歳群でベリーストロング、ストロンゲストに大きな変化が認められなかった(ベリーストロング、ストロンゲストともにAPC:男子0.5%、女子0.6%、図表なし)。
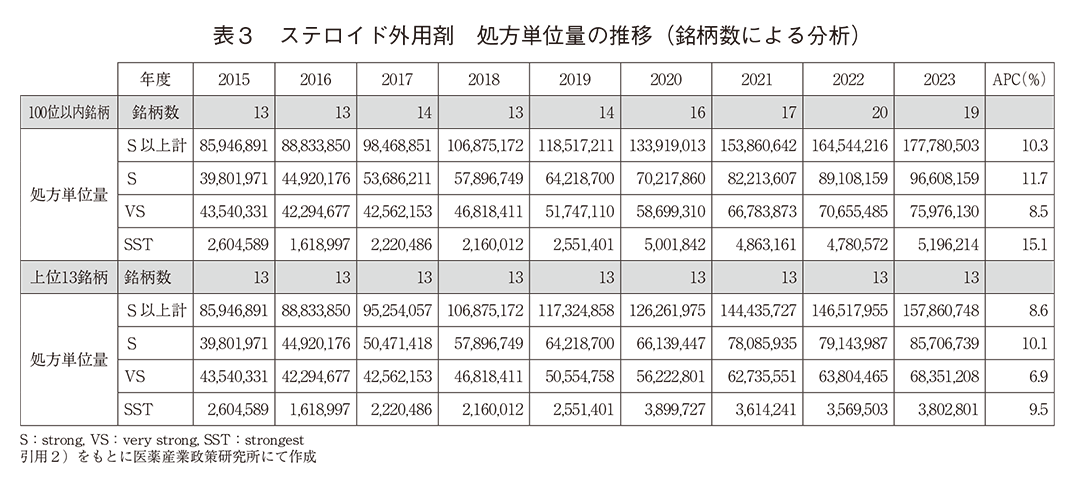
(4)新規薬理作用医薬品
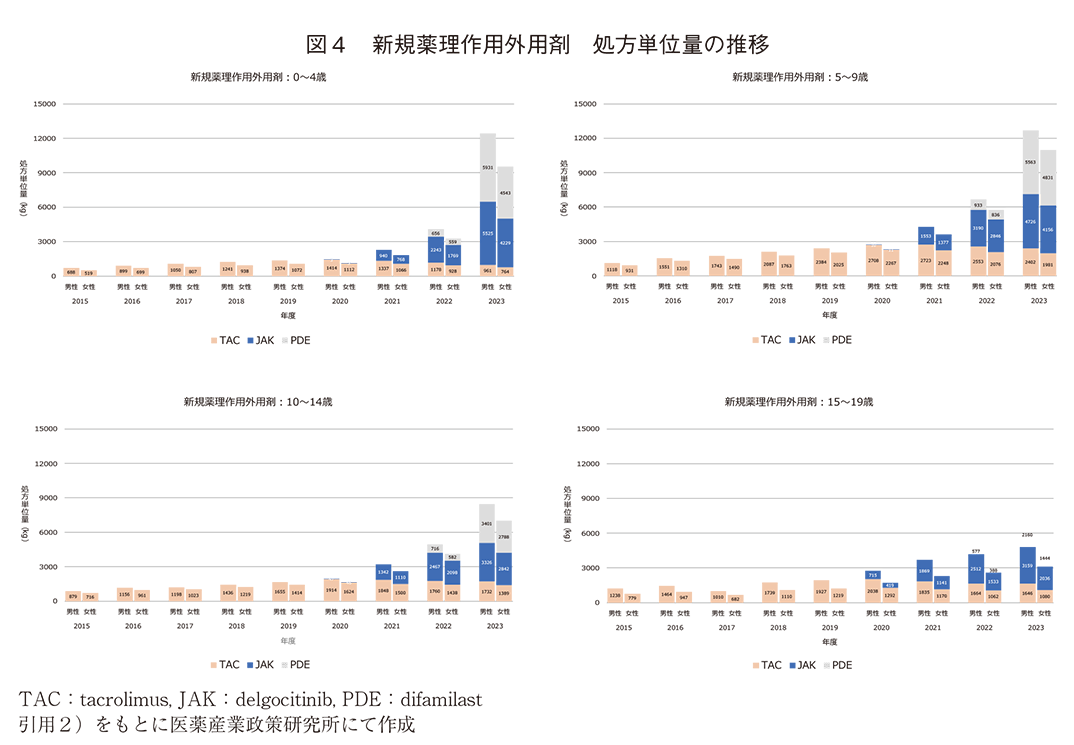
① 新規薬理作用外用剤
図4にアトピー性皮膚炎に適応を持つそれぞれ異なる新規薬理作用外用剤“tacrolimus(TAC)”、“delgocitinib(JAK)”、“difamilast(PDE)”の処方単位量推移を示す。delgocitinib、difamilastともに上市以降、明確な増加が認められ、特に低年齢群での増加が顕著であった。tacrolimusは増加傾向であったが他2剤の上市以降は停滞していた。
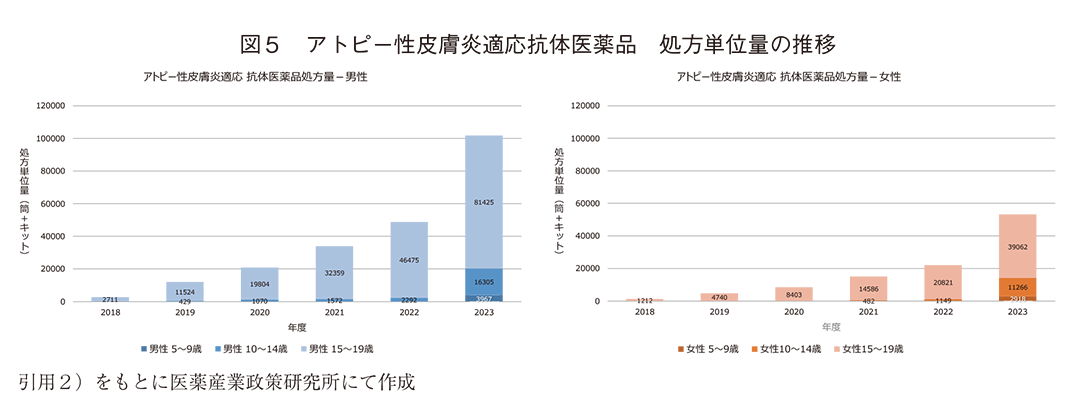
② 抗体医薬品
図5にアトピー性皮膚炎に適応を有する抗体医薬品“dupilumab”、“nemolizumab”、“tralokinumab”の3剤計の処方単位量の推移を男女別に示す。男女とも15~19歳群の処方が大半を占め、経年的に顕著な増加が認められた。先述の調査方法に示す通り、dupilumabは、2019年3月に12歳以上の気管支喘息への承認を取得しており、2023年9月に生後6ヶ月以上のアトピー性皮膚炎には承認を取得している。したがって2018年度以降の10歳以上の群と2023年度の5歳以上の群の処方単位量は主に両疾患の合計と推測される。nemolizumabは13歳以上の「アトピー性皮膚炎に伴う掻痒」のみに適応を有し、tralokinumabは成人(15歳以上)の「既存治療で効果不十分なアトピー性皮膚炎」のみの適応である。2023年度の処方単位量計は男女とも2022年度から倍増しており、処方単位量の男女比は10~14歳群が約3:2、15~19歳群では約2:1であった。
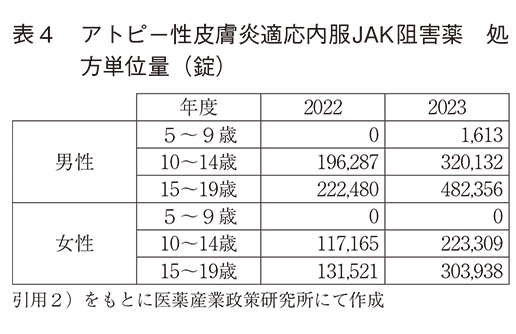
③ 内服JAK阻害薬
表4にアトピー性皮膚炎に適応を有する内服JAK阻害薬“baricitinib”、“upadacitinib”、“abrocitinib”3剤計の2022~2023年度の処方単位量を示す。調査方法に示す通り、baricitinibの2歳以上のアトピー性皮膚炎への適応拡大は2024年3月であるため、集計期間における3剤のアトピー性皮膚炎の処方は12歳以上(upadacitinib、abrocitinib)もしくは15歳以上(baricitinib)がほとんどを占めていることが推察された。処方単位量の男女比は約3:2であった。
4. まとめと考察
(1)アトピー性皮膚炎被患率
「学校保健統計調査」から、2015~2024年度の10年間のアトピー性皮膚炎の被患率を学校種別、男女別に分析した。幼稚園児の被患率は男女とも年平均5%以上の減少率を示し大幅な減少がみられた。小学生の被患率はマイナス傾向ではあったものの大きな変化は認められず、中学生女子、高校生男子、高校生女子は年平均2%の増加率であった。
診療ガイドライン3)では、1992~2002年の皮膚科医の健診による国内アトピー性皮膚炎有症率調査14論文の解析から、年齢別有症率は乳児6~32%、幼児5~27%、学童5~15%、大学生5~9%と幅があり、年齢が上がるに従い有症率は減少傾向にあったとしている5)。また2000~2002年度の厚生労働科学研究では、保健所と小学校健診での専門医による大規模調査で得られた有症率は4か月児12.8%、1歳6ヶ月児9.8%、3歳児13.2%、小学6年生10.6%、大学生8.2%とされ6)、従来は高いとされてきた都市部患者の有症率は、当調査においては郊外部と有意差はなかったとしている7)。年次変化については、西日本の小学生児童を対象としたアレルギー疾患調査から得られたアトピー性皮膚炎の有症率は、1992年の17.3%から2002年には13.8%と低下していた8)。対して京都での7~15歳対象の調査では、1996年4.2%から2006年5.6%に有症率は若干増加していたとあった9)。このようにガイドラインに記載されている有症率データは20年以上前の調査であり、報告毎に数値に幅があることが示されている。
今回、学校保健統計調査で示された幼児、児童及び生徒のアトピー性皮膚炎被患率とその推移が専門医からみて医学的もしくは医療疫学としての価値を有するかは議論があるところである。特に専門医による標準的な診断結果で構成された調査ではない点が指摘される。しかし、各都道府県は当調査を用いて自治体児童の健康状態、被患率を把握し、当調査を基礎資料として幼児、児童、生徒の健康向上に向けた政策、学校保健行政に繋げており、参考として児童達の被患率の傾向をみることは可能と考えられた。
(2)アトピー性皮膚炎検査
本稿で示された被患率の推移は、NDBODを用いたアトピー性皮膚炎特異的検査である“TARC”、“SCCA2”の算定回数の推移との関係を示唆している。0~4歳群の検査算定回数の年平均変化率は男子▲3.5%、女子▲2.1%とマイナスであったが、5~9歳群では男女5%、10~14歳群では男女11%、15~19歳群では男子12%、女子10%と増加していた。巻末の別表2に示すように、日本の小児人口はどの年齢群も年次で減少しており少子化が進んでいる。検査の算定回数もそれにしたがって減少することが予想されるがそうはならず、男女ともに5歳以上の群はアトピー性皮膚炎特異的検査の算定回数は増加していた。特に高年齢群の算定回数が年10%以上増加していたことは、被患率が年2%近く増加していたことと因果関係があるかもしれない。COVID-19パンデミックにより2020年は小児科外来の受診数が激減し、専門施設に多い管理料1算定施設以外は2021、22年も十分に回復していない10)とあり、0~4歳群の算定回数の減少は受診減の影響があった可能性も考えられる。しかし当年齢群の算定回数の減少は2018年から始まっており、また他の年齢群の算定回数の増加に対しては説明できないため更なる分析が必要と考える。
(3)ステロイド外用剤
NDBODを用いてストロングランク以上のステロイド外用剤の処方単位量の推移を分析した結果いずれの年齢群でも大きく増加していた。抗体医薬品やJAK阻害薬等、近年のgame changerとされる新規薬理作用を有する医薬品の上市によって、ステロイドの使用量は減少、もしくはステロイド強度を下げて使用するケースが増えているという仮説を持って集計、分析したが想定外の結果であり、低年齢群ではストロング、高年齢群ではベリーストロングが優位のまま増加しており、特に高年齢群でのストロンゲストの増加率の大きさが注目された。この顕著な増加の理由をアトピー性皮膚炎被患率の増加だけで説明することは不可能である。若年者でステロイド外用剤が適応となる皮膚疾患が急増しているということも考えられない。当初、発売中止や出荷調整によって複数のステロイド銘柄が集約され、NDBOD「鎮痛、鎮痒、収斂、消炎剤」の上位100にランクインする銘柄数、もしくは銘柄当たりの処方単位量が増加したと考え、上位13銘柄に固定した処方単位量の年変化率を算出したが、この分析でも同様に大きな増加が認められた。
利用ルールにより詳細の記載はしないが、検証的にIQVIA JPMデータを用いて3つのステロイドランクから代表的な2成分の最頻規格を選び、年売上から算出した6成分の数量について2015~2023年の年平均変化率を算出した11)。その結果、6成分計では年3.5%、ストロングは年5.6%、ベリーストロングは年3.7%、ストロンゲストは年0.9%で増加していた。年齢の考慮もなくあくまで簡易的な分析ではあるが、異なるデータベースを用いてもステロイド外用剤の使用量は近年増加傾向にあることが示された。ステロイド外用剤の増加はアトピー性皮膚炎患者数の変化だけで示すことはできず、医師をはじめとする医療者の方々が診療ガイドラインに示す基本的なステロイド治療を周知努力されていることに加え、ステロイド治療に対する患者の理解向上、新規薬理作用医薬品の上市を契機とした疾患啓発の普及、コロナによる受診機会減を契機とした1回処方当たりの処方量増加等の処方形態の変化、販売中止等による銘柄集約や出荷調整等、複数の要因によるものと想像された。特に幼稚園児の被患率が低下し、小学生の被患率には大きな変化が無かったにも関わらず、低年齢群においてステロイド外用剤の増加が示された点について、症状寛解後に維持療法としてステロイド外用剤やその他のアトピー性皮膚炎治療外用剤を間歇的に投与し症状の安定化を図る「プロアクティブ療法」3)が低年齢群で浸透し、学校保健統計調査では症状がマスクされた患者が被患者スクリーニングから免れた可能性も考えられる。情報量が十分な多様なリアルワールドデータが存在するなか、速やかに医療技術評価の精度向上を実現するためにもNDBをはじめとする健康医療データが連結され、疾患と治療薬、治療技術との関連を示す精緻な疫学研究に繋がるデータ活用技術の発展に期待したい。
(4)新規薬理作用医薬品
この数年でアトピー性皮膚炎治療は劇的な変化を遂げた。とはいえgame changerと期待される新たな治療薬が市場に出るまでかなりの時間を要した。診療ガイドラインによると60年以上ステロイド外用剤はアトピー性皮膚炎の治療に用いられており、現在においてもステロイド外用剤は治療戦略の基本である3)。1993年に臓器移植における拒絶反応の抑制剤として上市されたカルシニューリン阻害薬tacrolimus内服剤が各種自己免疫性疾患に適応を拡大し、1999年にアトピー性皮膚炎を適応としたtacrolimus外用剤が上市された。tacrolimusはステロイド外用剤ではコントロールが困難な病勢を抑える効果を示し、特に顔面・頸部の難治病変に対する大きな武器となった。ステロイドと免疫抑制機序が全く異なるため両剤を使い分けることでステロイド量を減らすことができるケースも増えた。一方、効果の限界、長期連用による有害事象、血中濃度の上昇リスクがあるためびらん、潰瘍面には使用できない等の制約3)もありアトピー性皮膚炎患者のアンメットニーズを更に満たす新たな治療薬開発が求められてきた。tacrolimusの前から腎移植の拒絶反応抑制に使われていたカルシニューリン阻害薬cyclosporine内服剤が2008年に既存治療不応のアトピー性皮膚炎に適応拡大されたものの、tacrolimus外用剤の上市から新たな作用機序を有する治療薬に患者がアクセスできるようになるまで約20年を要した。
新規薬理作用医薬品の標的分子と承認年齢の変遷を表5に示す。2018年、既存治療不応のアトピー性皮膚炎に対して最初の抗体医薬品が承認され、2020年、外用剤として最初のJAK阻害薬がアトピー性皮膚炎に承認、2020~2021年に内服JAK阻害薬3剤が既存治療不応例に承認された。2022年に外用PDE4阻害剤が承認、2023~2024年には新たな抗体医薬品3剤が既存治療不応例に承認された。これら新薬の多くは「最適使用推進ガイドライン」12)で専門施設、専門医による使用に厳格に規制されているが、新薬の処方量は先に示したように著しく増加している。新規薬理作用は主な病因となるTh2型炎症反応を惹起するインターロイキン(IL)によるJAK-STAT系シグナル伝達経路を特異的に抑制するものであるが、作用する分子に応じて発現される臨床効果(主に掻痒を改善、バリア機能改善等)にそれぞれ特徴が報告されており3)、アトピー性皮膚炎患者の方々が共通に悩む掻痒や睡眠障害といったQOLの改善はもちろん、特異的な薬理作用によりそれぞれの患者が抱えるアンメットニーズを満たす「個別化医療」の実現により一層近づいていると思われる。同時に新たな薬理作用を有する薬剤は重篤感染症等、有害事象も特徴的で臨床医は情報の蓄積も少ないため、リスク最小化に向けた有害事象マネジメントが極めて重要であり、企業の適正使用推進活動の重要性は更に高まる。
5. おわりに
小児アトピー性皮膚炎患者の方々の悩みは症状だけではなく、日常の様々なストレスが負荷となり症状の変化に強く影響するとされる。保護者の方々にも食事や環境への対応、医療費の負担等に特別な配慮が求められる。極度の少子高齢化を迎える日本社会にとって小児医療の重要性と価値はますます高まる。新たな治療薬が患者と保護者の方々が抱えるアンメットニーズを高いレベルで充足することができ、QOL改善、well beingの実現が可能となるよう、研究開発型製薬企業は使命として持続的なイノベーションに更に取り組む必要がある。創薬コンセプトの設計図となるtarget product profile(TPP)の確度を高めるためにも患者と保護者の方々の積極的な開発への参画は重要な要素となる。革新的新薬を継続的に創出するために、また創出された新薬の価値が正確に評価されるためにも患者、保護者、介護者からのアウトカム報告が診療、開発、日常生活の場で収集され評価される環境つくりがこれからの日本の医療政策において本質的な要素になると考える。
-
1)
-
2)
-
3)
-
4)
-
5)森田栄伸「アトピー性皮膚炎患者数の実態、原因・悪化因子に関する資料の解析・整理」、平成13年度厚生科学研究費補助金免疫・アレルギー等研究事業研究報告書 第2分冊:184-186(2002)
-
6)山本昇壯「アトピー性皮膚炎の患者数の実態及び発症・悪化に及ぼす環境因子の調査に関する研究」、平成14年度厚生労働科学研究費補助金 免疫アレルギー疾患予防・治療研究事業研究報告書 第 1分冊:71-77(2003)
-
7)Saeki H, et al., Prevalence of atopic dermatitis in Japanese elementary schoolchildren, Br. J. Dermatol. 152:110-114(2005)
-
8)太田國隆ほか:西日本小学児童におけるアレルギー疾患有症率調査1992年と2002年の比較、日本小児アレルギー学会誌17:255-268(2003)
-
9)Kusunoki T, et al., Changing prevalence and severity of childhood allergic diseases in kyoto, Japan, from 1996 to 2006,Allergol. Int.,58:543-548(2009)
-
10)田中文子他 日本小児科学会小児医療提供体制委員会報告「COVID-19流行前後における小児医療の変化に関する調査」、日本小児科学会雑誌128(12):1576-1584(2024)
-
11)Copyrightⓒ2026 IQVIA. IQVIA JPM, Data Period 2015-2023年度をもとに医薬産業政策研究所にて集計・分析(無断転載禁止)
-
12)

