目で見る製薬産業 NDBオープンデータから見たCOVID-19パンデミックが与えた外来診療と外来処方薬の変化
医薬産業政策研究所 主任研究員 椿原慎治
要約
- 2020年、2021年に国内で発生したCOVID-19パンデミックが外来診療及び外来処方に及ぼした変化について厚生労働省NDBオープンデータを用いて分析した。
- 2018年~2019年度と、パンデミック期の2020年~2021年度の平均値を比較すると、総外来レセプト数は▲9.3%の減少率であった。特に初診料レセプト数の減少率が▲21.9%と顕著であった。
- オンライン診療は大幅に増加していたが、数量的にみると僅かであった。
- 外来処方薬の数量はCOVID-19パンデミック期に2.6%増加していた。トレンド増をコントロールしても、レセプト当たりの処方量がこの期間に約10%増加したことがその原因である。
- 糖尿病薬、高脂血症、降圧薬等の慢性疾患用薬、腫瘍用薬、アミノ酸製剤等で増加率が大きかったことに対して、鎮咳剤、去たん剤、抗生物質等、呼吸器疾患と感染症に用いる薬剤は大幅に減少していた。
- COVID-19パンデミックは医療サービスの提供に大きな影響を与えたが、5類移行後にも医薬品の供給不足等、その爪痕は残しており、感染症危機に対する予測予防型の対応に向けた制度の実装が今後望まれる。
1. はじめに

2019年12月に中国湖北省武漢市において発生した新型コロナウイルス「SARS-Cov-2」による感染症「COVID-19」1)は瞬く間に世界全体に拡がり、日本においては翌年1月15日に同感染症による罹患者が確認された。以降、国内ではCOVID-19パンデミックが各地で発生し、大多数の国民に健康被害をもたらし、多くの犠牲が払われた。2020年、2021年には政府より「まん延防止等重点措置」、「緊急事態宣言」が発出され(図1)、国民への活動制限をはじめ、あらゆる方面で事業活動の停滞がみられ、社会活動にも極めて深刻な影響を与えた。中でも医療事業は、新型コロナ感染症患者の入院治療、新型コロナワクチンの接種、発熱患者の検査に専念する機会が増大し、医療者の負担増、通常の医療サービス提供の制限、国民の受療行動の減少等、医療提供の在り方に大きな変化をもたらした。医薬品製造においては、需要の急激な増加、海外からの原薬輸入の抑制等のサプライチェーン障害、後発品の撤退、GMP違反、これらに伴う出荷調整等、複数の要因で特定の医薬品の確保が困難となる事態を招いた。この対策に向けて厚生労働省は2020年3月より「医療用医薬品の安定確保策に関する関係者会議」を開催し議論を重ね対応策を講じてきた2)。
本稿では、2020年、2021年のCOVID-19パンデミックが、外来診療、処方薬剤の量や種別にどのような変化をもたらしたのかを、厚生労働省が提供するNDB(National Data Base)オープンデータ等を用い2015年度~2021年度にかけて、外来レセプトと外来処方内服薬剤を量と質の面から調査し分析したので報告する。
2. 調査方法
NDBオープンデータ3)第2回(2015年度)~第8回(2021年度)から、『A:基本診療料「初再診料_性年齢別算定回数」』から外来各診療行為別のレセプト数を、『処方薬(内服/外用/注射)「内服_外来(院外)_性年齢別薬効分類別数量」、「内服_ 外来(院内)_ 性年齢別薬効分類別数量」』から内服薬単位数を集計した。
回帰分析は、統計解析ソフト「Stata ver.14.2」を用いた。
3.結果
(1)外来レセプト数の変化
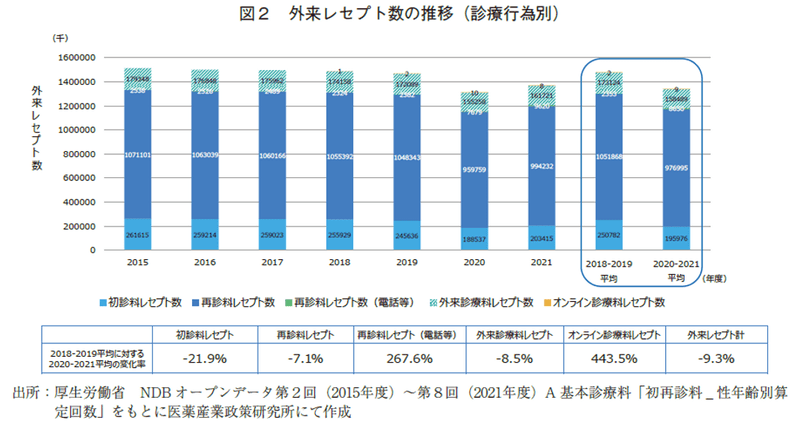
NDBオープンデータより、診療行為別に2015年度から2021年度の外来レセプト数の推移をグラフ化し(図2)、2018年度から2019年度の2年間と、2020年度から2021年度のCOVID-19パンデミック期の各平均値から外来レセプト数の変化率を算出した。
2015年度から2019年度にかけて外来レセプト数に大きな変動はなく、初診、再診等各診療行為別からみても同様の推移であった。しかしパンデミック期に入った2020年度以降、外来レセプト数は明らかに減少しており、比較対象期に対する減少率は▲9.3%であった。初診料レセプトの減少率は▲21.9%と最も大きく、再診料レセプトは▲7.1%、200床以上の施設による外来診療に算定される外来診療料レセプトは▲8.5%であった。対して、電話等の遠隔通信手段を用いた再診料は267.6%、オンライン診療料レセプト数は443.5%とパンデミック期に入ると極めて大きい増加率を示したが、数量的にみるとそれぞれのレセプト数の平均値は8650千/年、8762/年であった。
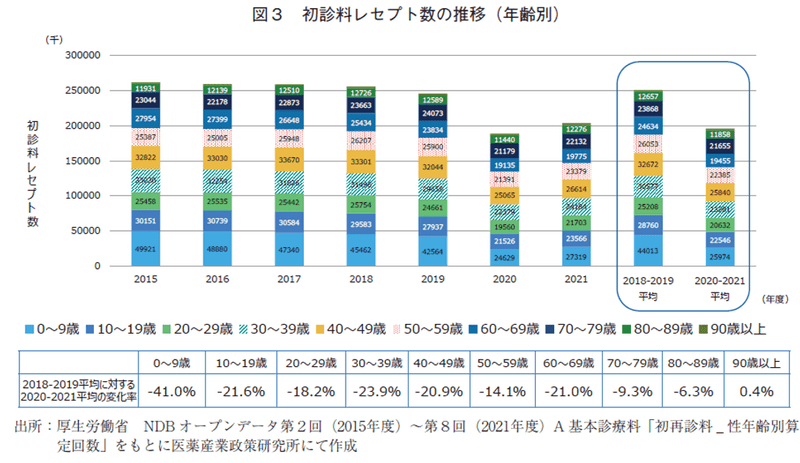
次に、特に減少率が大きかった初診料レセプト数を年齢別に分析した(図3)。パンデミック期の減少率が最も大きかった年齢層は0~9歳の▲41.0%であり、新生児から小児において初診の受診行動が大きく抑制されていたことが解った。次いで、10~19歳、30~39歳、60~69歳の年齢層が約20%の減少率であった。
(2)外来処方内服薬の推移
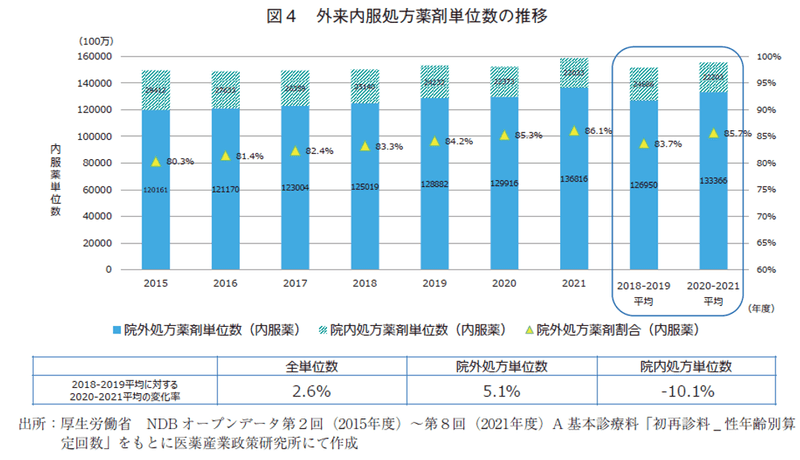
外来で処方された内服薬を2015~2021年度の単位数量の推移から分析した(図4)。NDBオープンデータでは、処方薬剤の数量を単位で表しており、単位を「錠、カプセル、丸、包、袋、シート、瓶、g、mL」として各内服医薬品を最小単位で数量を算出している。今回の分析では、全体または各薬効分類における内服薬の単位数量を集計した。
図4は、外来内服処方薬の単位数の推移を院外処方、院内処方で分類したグラフである。全単位数は2018~2019年度の平均値に対して2020~2021年度のCOVID-19パンデミック期平均値は2.6%の増加率、院外処方内服薬の単位数は5.1%の増加率であった。院外処方内服薬の数量は2015年度以降経年的に増加しており、パンデミック期においてもその傾向は続いていた。対して院内処方の単位数は減少の一途であり、パンデミック期平均は▲10.1%の減少率であった。
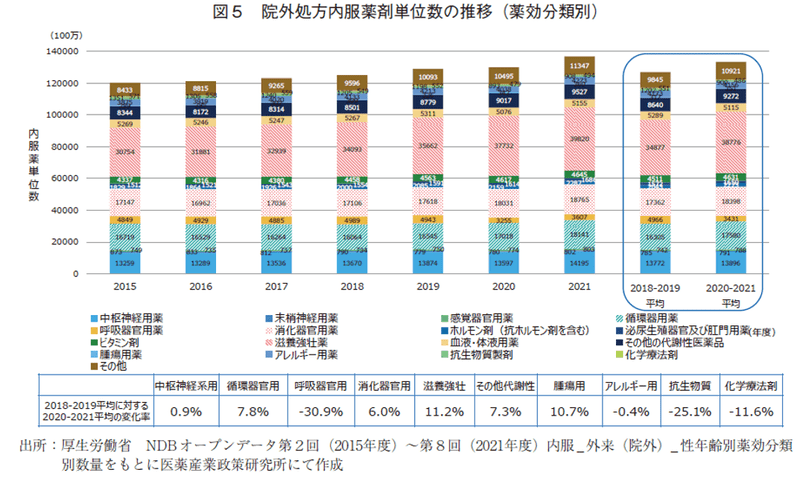
外来レセプト数は減少していたものの、外来内服薬の数量が増加していたことより、その詳細を確認するために院外処方せんで処方された内服薬の単位数量を主な薬効分類に分けその推移を分析した(図5)。主な薬効分類における2018~2019年度平均値に対するパンデミック期平均値の変化率は、中枢神経用薬0.9%、循環器官用薬7.8%、呼吸器官用薬▲30.9%、消化器官用薬6.0%、滋養強壮薬11.2%、その他代謝性医薬品7.3%、腫瘍用薬10.7%、アレルギー用薬▲0.4%、抗生物質製剤▲25.1%、化学療法剤(感染症用)▲11.6%であった。各薬効分類において変動の仕方が異なっており、滋養強壮薬、腫瘍用薬の増加が大きく、続いて循環器官用薬、消化器官用薬、糖尿病薬を含むその他代謝性医薬品といった生活習慣病に用いられる医薬品が6~8%の増加であった。対して呼吸器官用薬、抗生物質の減少は際立っていた。
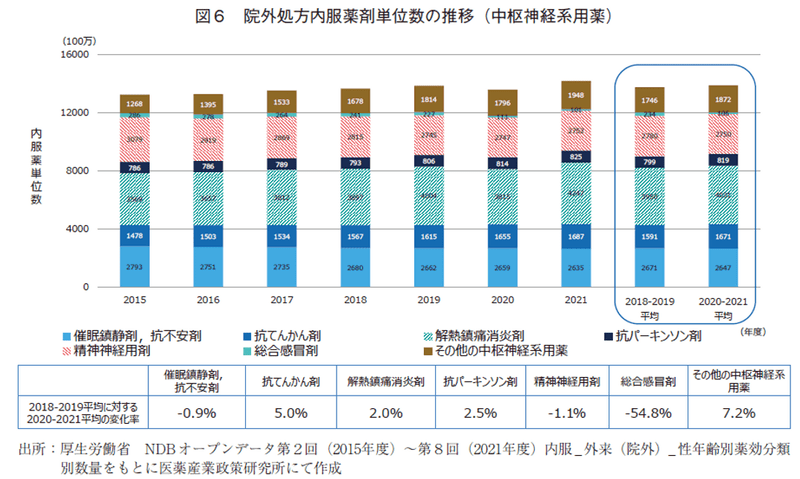
図6~12は各薬効分類を精査したグラフとなる。中枢神経用薬(図6)では、アルツハイマー薬や神経障害性疼痛薬を含む「その他の中枢神経系用薬」が7.2%、てんかん剤が5.0%の増加率であり、パンデミック期に需要が高まった「解熱鎮痛消炎剤」は2.0%の増加率で留まっていた。大きく変化した薬効群は「総合感冒剤」であり▲54.8%の減少率であった。
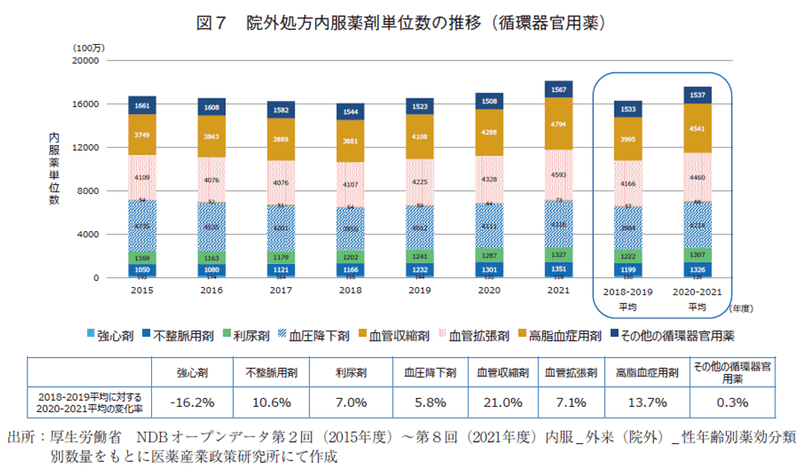
循環器官用薬(図7)では、スタチン等の「高脂血症用剤」が13.7%、βブロッカー等の「不整脈用剤」が10.6%、主にCaチャネル拮抗剤が該当する「血管拡張剤」が7.1%、K保持性やチアジド系等の「利尿剤」が7.0%、レニン・アンジオテンシン系降圧剤を代表とする「血圧降下剤」は5.8%の増加率であった。
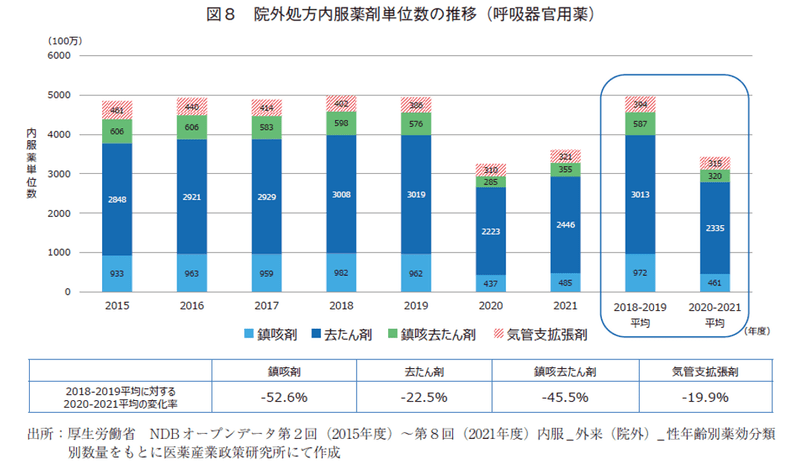
呼吸器官用薬(図8)では、すべての薬効群で減少しており、特に「鎮咳剤」、「鎮咳去たん剤」の減少が著しく、パンデミック期は半減していた。「去たん剤」、「気管支拡張剤」は約20%の減少率であった。
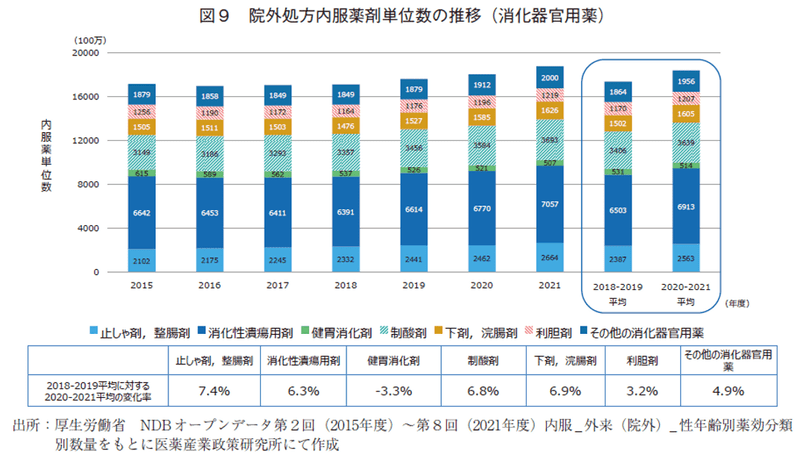
消化器官用薬(図9)では、Loperamide等の「止しゃ剤」、乳酸菌製剤等の「整腸剤」が7.4%、続いて「下剤、浣腸剤」、「制酸剤」、PPI等の「消化性潰瘍用剤」が増加していた。
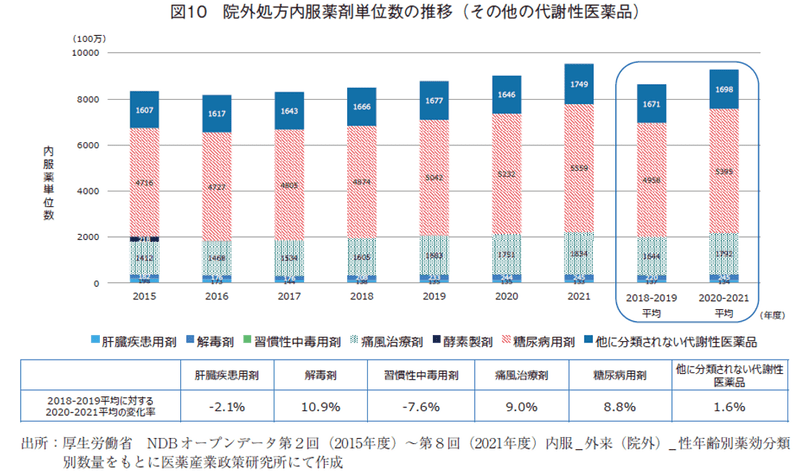
その他代謝性医薬品(図10)は、「糖尿病用剤」と「痛風用剤」で約7割を占めており、これら生活習慣病用剤では約9%の増加が認められた。
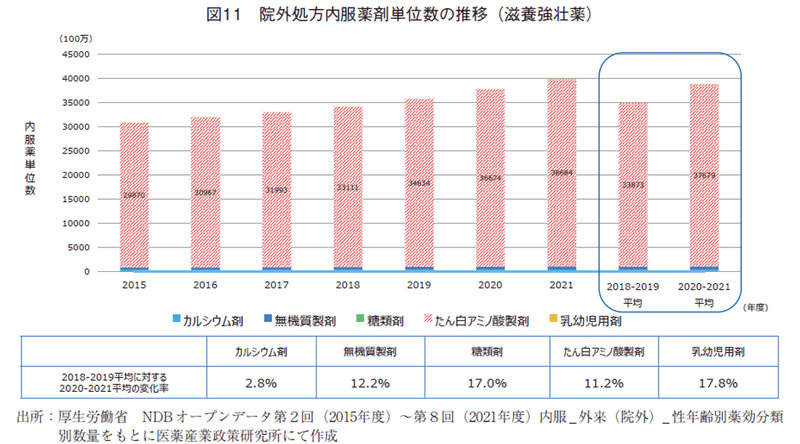
滋養強壮薬(図11)のほとんどは、「たんぱくアミノ酸製剤」が占めており、同系統の薬剤は2015年度から経年的に増加傾向にあり、パンデミック期平均は11.2%の増加率であった。
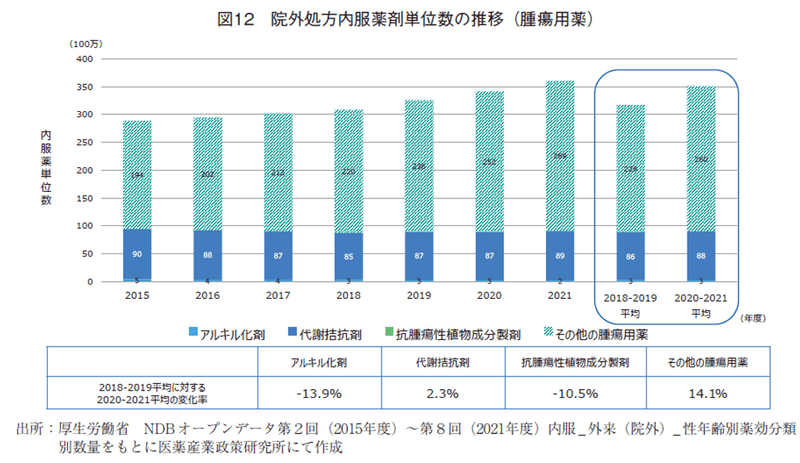
腫瘍用薬(図12)では、「その他の腫瘍用薬」が14.1%と高い増加率を示した。主な理由は、この薬効群に含まれる乳癌、前立腺癌用のホルモン受容体拮抗型の抗悪性腫瘍剤の増加と、チロシンキナーゼ阻害薬、ヤヌスキナーゼ阻害薬の伸長によるものであった。また、パンデミック期前後にPARP阻害薬、CDK4/6阻害薬等の新機序の抗悪性腫瘍剤が上市したことも影響したと考えられた。
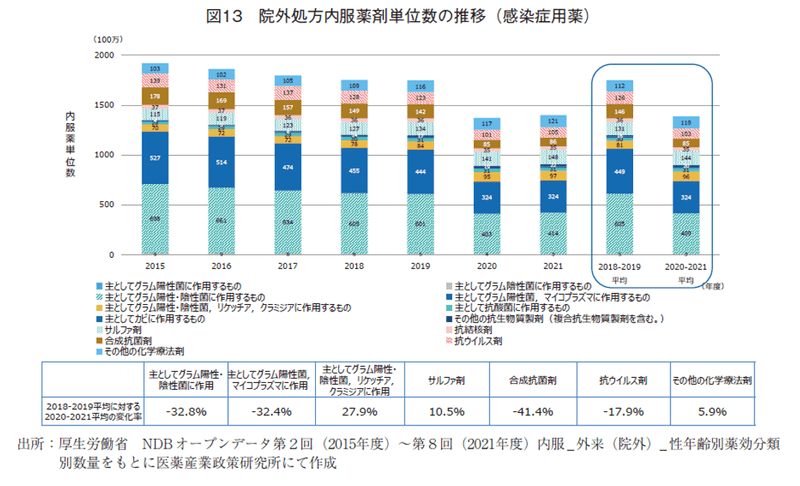
感染症薬(図13)は、全体に大きく減少していたがカテゴリーによって増減に違いがあった。最も減少率が大きかったカテゴリーはキノロン系抗菌剤が大半を占める「合成抗菌薬」(▲41.4%)、セファロスポリン系抗生物質が大半を占める「主としてグラム陽性・陰性菌に作用」(▲32.8%)、マクロライド系抗生物質が大半を占める「主としてグラム陽性菌、マイコプラズマに作用」(▲32.4%)であった。
(3)パンデミックと外来診療、外来処方薬との回帰分析
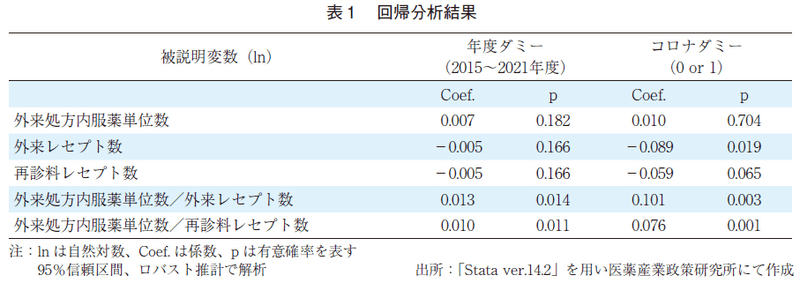
COVID-19パンデミック期の外来処方内服薬剤の処方量、外来レセプト数、そして外来レセプト当たりの処方量が、2015~2021年度のトレンドをコントロールしても、パンデミックの影響によって変化したかどうかを検証するために回帰分析を行った(ロバスト推計)。
表1に結果を示す。被説明変数を外来内服処方薬単位数の対数とし、説明変数を年度ダミー(2015~2021年度の間の線形年度ダミー)とコロナダミー(0 or 1、1は2020年度と2021年度)として回帰分析した結果、有意ではないが正のトレンドがあり(年間0.7%増、p=0.182)、トレンドをコントロールするとパンデミックの影響は有意ではなかった(1%増、p=0.704)。同様に外来レセプト(対数)について分析すると、有意ではないが負のトレンドがあり(年間0.5%減、p=0.166)、このトレンドをコントロールしてもパンデミックの影響は有意に負であり(p=0.019)、外来レセプト数は年率で8.9%減少したことが示された。更に、外来診療一回当たりの外来内服処方薬単位数(対数)については、年間1.3%増の有意な正のトレンドがあり(p=0.014)、このトレンドをコントロールしても、COVID-19パンデミックは外来一回当たりの処方量を有意に年率10%拡大させたことを示した(p=0.003)。同様に再診料レセプト(電話診療含む)に限定して解析しても有意の結果であった(p=0.001)。
このように、COVID-19パンデミック期において外来の回数は大幅に減少したが、多くの場合に、医師は一回の外来診療で処方量を拡大することで、患者への医薬品の利用可能性が減少しないように対応したことが示唆された。
4.まとめと考察
(1)外来診療について
2020年、2021年のCOVID-19パンデミック期は、外来診療のレセプト数が明らかに減少しており、2018年~2019年度平均値に対するパンデミック期の減少率は初診料レセプトの▲21.9%が最も大きく、特に小児患者の初診受診の減少率が大きかった。再診料レセプトは▲7.1%、200床以上の施設による外来診療に算定される外来診療料レセプトは▲8.5%の減少率であった。初診料レセプトの減少が大きかった理由として、①急性期疾患の受診控えが増加した ②インフルエンザ等の他ウイルス感染症の急性期疾患が平時より減少した ③発熱患者を受け入れる「発熱等外来対応医療機関」は、施設申請による指定制であったため施設数が限られていた ④ OTCを用いたセルフメディケーションが増加した ⑤濃厚接触者となったため受診ができなかった、等が考えられる。
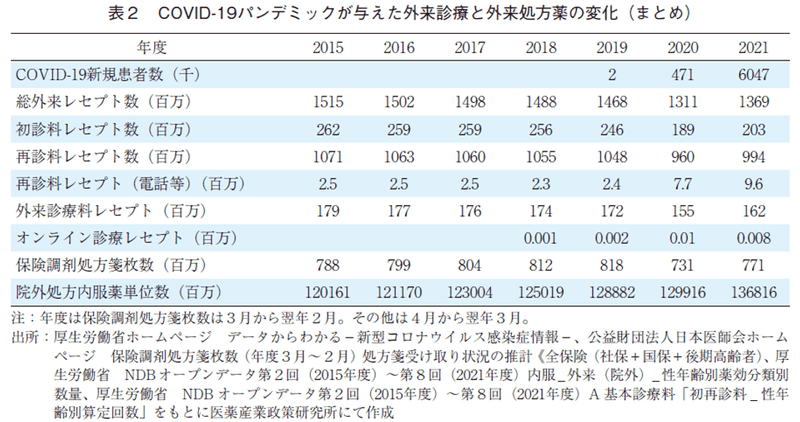
対面診療のない電話等の遠隔通信手段を用いた再診料は267.6%、オンライン診療料レセプト数は443.5%と増加していた。しかしながらオンライン診療レセプトはパンデミック期平均で8700回/年、外来診療全体の0.001%しかレセプト上の集計はなく、多くの医療機関で環境が整っていなかったためか極めて僅少であった(表2)
パンデミック期に対面診療が減少するのはやむを得ない。特に初診の遠隔診療は、医師は基本的なバイタルサインの診察もできず、患者の基礎疾患の情報等の診断に必要な情報が十分に得られないことが多いと考えられるので、症状に対する正確な診察、診断が困難となる。患者は自身の症状やバイタルデータを医師に正しく伝達する能力が要求されるため、高齢患者や小児患者での遠隔診療の活用は難しいことが想定される。しかし、パンデミック環境下はもとより、近い将来、超高齢化、人口減少、医師、医療機関の偏在が進むことで、初診も含めた遠隔診療が不可欠となる地域が現れる可能性は非常に高く、データドリブンの遠隔外来診療が実現される環境整備が求められる。
(2)外来処方薬について
2年間のCOVID-19パンデミック期は、外来レセプト数の減少が認められたが、外来処方内服薬の数量は、2018年~2019年度の平均値に対して2.6%の増加率を示した。レセプト当たりの処方量は、パンデミック期間の前から増加するトレンドにあったが、回帰分析の結果から、トレンドをコントロールしてもパンデミック期間に処方量が約10%増加したことにその原因があったと考える。院外処方は5.1%の増加率、院内処方は▲10.1%の減少率であった。外来処方薬の増加した理由として、①緊急事態宣言等の行動制限、もしくはパンデミック自体による外来受療機会の減少に伴う長期処方の増加、②緊急事態宣言等の行動制限による運動不足、食生活の変化に伴う症状や検査値の悪化4)、③ COVID-19を契機とした基礎疾患の増悪5)、等が各報告から推察される。特に血管拡張薬や高脂血症薬等の「循環器官用薬」、糖尿病薬や痛風治療剤が主な「その他代謝性医薬品」等の生活習慣病用薬、「消化器官用薬」は6~7%の増加率であった。生活習慣病用薬は症状が安定していることが多いため長期投与になる傾向が大きいが、COVID-19パンデミック期はその傾向がより強くなったと考えられる。
「腫瘍用薬」は約10%の増加率であった。なかでもホルモン系の腫瘍用薬とチロシンキナーゼ阻害薬等の新しいタイプの腫瘍用薬が多くを占める「その他の腫瘍用薬」の増加率が約14%と大きかった。ホルモン系腫瘍用薬はホルモン依存性腫瘍の抑制に継続投与が必要となるので、受診機会の減少に伴い長期投与の傾向が強くなったと解釈できる。細胞障害性腫瘍用薬は患者の受診機会の減少を考慮し安全面と効果面から、新機序薬剤の導入切り替えが進んだ可能性がある。
「滋養強壮薬」の大半を占めるたん白アミノ酸製剤は約11%の増加率であった。近年、高齢者のサルコペニア予防に、市販サプリメントを含めアミノ酸製剤が用いられる機会が増加しているが、緊急事態宣言等を契機として高齢者の運動量低下による筋減少の重度化を抑制するために処方量が増えた可能性がある。
このようにCOVID-19パンデミック下の緊急事態時においても、医師は医薬品の処方量を調整するなどの工夫を行い、同時に、各製薬企業は非常時の需要増に対応し安定供給の責務を果たしてきた。
対して、COVID-19パンデミックがあったにも関わらず、鎮咳剤、去たん剤といった「呼吸器官用薬」と「抗生物質」の処方量は前パンデミック期より大きく減少していた。慢性疾患や悪性疾患等の非感染性疾患(non-communicable disease:NCDs)と、感染性疾患(communicable disease)とでは、その環境によって医薬品の需要が大きく変化することが今回の調査で示された。COVID-19パンデミック期を通じて、世界的にインフルエンザウイルスの流行がみられなかった6)、また、集団感染防止のために密閉・密集・密接に対する行動制限によってCOVID-19以外のクラスター感染が抑制された、マスクや消毒等の国民の感染予防に対する行動変容があったことも影響した。
中長期的なCOVID-19パンデミックの動向は未知ではあったが、ワクチンや集団免疫獲得、オミクロン株が主流になった影響で重症度が低下し2023年5月に新型コロナウイルスの感染症法分類が二類感染症から、政府、自治体が実施する措置がより軽度となる五類感染症に移行した7)。新型コロナウイルス陽性者及び濃厚接触者の外出自粛は求められなくなり、国内外の人流、接触等、社会活動は平時に回復した。しかしそれに伴って、COVID-19パンデミック期には沈静していたインフルエンザウイルス、アデノウイルス、A群溶血性レンサ球菌の感染拡大が認められた8)。2023年、例年よりも早く9月より流行が始まったインフルエンザは、鎮咳剤、去たん剤、抗インフルエンザ薬の急激な需要増を招き、供給不足を引き起こした。COVID-19期に処方量が大きく減少した鎮咳剤、去たん剤、抗生物質等の長期収載のエッセンシャル医薬品の多くは、低薬価で利益率の小さな品目である。また、これら長期収載品の原薬調達は海外に依存することがほとんどで、その購入量の契約も年単位となる。COVID-19パンデミックが持続するかしないかという予見性の低い状況で、製品需要の見通しが立たない段階では、年間生産計画は前年の供給量がメルクマールとなり、結果として構造的に供給不足が起きたのではないかと考える。
医療現場での呼吸器官用薬の供給不足は深刻な段階となり、政府は11月に供給不安の状況下で医療上の必要性が高い医薬品の増産に必要な設備整備や人件費を補助する「医薬品安定供給支援補助金」9)を閣議決定した。感染症拡大による急速な医薬品需要増に対応するためにも、緊急的な措置のみに頼らない、感染症危機対応医薬品等(Medical Countermeasures:MCM)10)の計画的備蓄や研究開発の制度確立は喫緊の課題である(注:抗インフルエンザ薬は2005年より備蓄制度が開始)。
最近では国内外で新しいJN.1系統11)によるCOVID-19の再興が危惧されている。平時から感染症危機管理体制の構築に向けて政府と企業、学会が連携し、必要な医薬品が医療現場に安定して供給される制度が速やかに構築されることを期待したい。
5.おわりに
本稿ではNDBオープンデータを用い、COVID-19パンデミック期に起こった外来診療と外来処方薬の変化を定量的に分析した。今後、感染症拡大による環境変化が発生した場合の医療サービスの変化予測の参考になれば幸いである。なお、当調査でCOVID-19インパクトを更に深堀した分析を行いたかったが、疾患単位でのレセプトデータが無い等、現状のNDBオープンデータでは分析に限界があった。新規薬剤の投入や政策変更を含むインパクト分析に用いるには課題が残ると感じられ、NDBオープンデータの今後の進化が望まれる。
謝辞
本稿の統計解析にあたり、一橋大学名誉教授 長岡 貞男 先生、学習院大学教授 西村 淳一 先生に多大なご指導、助言を賜りました。ここに深く感謝申し上げます。
-
1)
-
2)
-
3)
-
4)
-
5)
-
6)
-
7)
-
8)
-
9)
-
10)
-
11)

