Points of View 介護系データから見た高齢者の健康状況-健康寿命の補完的指標による分析-
医薬産業政策研究所 統括研究員 伊藤 稔
1.はじめに
次世代ヘルスケアの重要目標の一つは「健康寿命の延伸」にある。その実現のためには、ヘルスケアの重心が、病気の治癒を中心とする「診断・治療」から、病気になる前の「未病・予防」や、病気に罹患しても可能な限り制限を受けずに生活していく「予後・共生」に拡大することが望まれる。1)筆者は、「未病・予防」に研究の重点を移すに際し、現時点における高齢化や高齢者の状況把握を意図し、政策研ニュース前号(No.64)2)において研究を進め、高齢者の自立度(≒健康状態)には多様なパターンがあり、一括りで考えることは望ましくないことを示した。本号においては、介護系データを元に高齢者(一部の40~64歳も含む)の健康状況を経年的・年齢階級別に把握し、健康を損なう主な原因疾患を検討する一方、原因疾患に対する薬剤貢献を考察することを目的に研究を進めた。
2. 介護系データによる健康状態の把握と健康寿命の関係
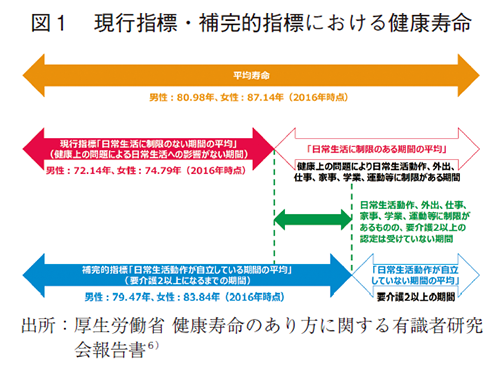
介護系データを元に高齢者の健康状況を把握することは、高齢者における健康寿命の状況を把握することと深く関係する。健康寿命とは、「ある健康状態で生活することが期待される平均期間」を表す指標である。健康寿命には複数の種類がある3)が、算出するうえでの課題は、「健康・不健康」を如何に定義するかとの概念規定と健康寿命の算出方法である。本邦においては、「日常生活に制限がない・ある」で「健康・不健康」を定義し、3年毎に厚生労働省により実施される国民生活基礎調査で得られたデータをもとに、サリバン法4)5)により算出されている。より具体的には、「あなたは現在、健康上の問題で日常生活に何か影響がありますか」という質問に対し、「ない」という回答を「健康」とし、「ある」という回答を「不健康」と定義している。つまり、「日常生活に制限のない期間の平均」が健康寿命の主指標となっている。5)
「健康」とは非常に幅広い概念である。単に傷病の有無のみで判断することは不適切であり、身体的には良好であったとしても、精神的、社会的に良好でなければ、「健康」とは言い難い。この点で、現行指標である「日常生活に制限のない期間の平均」は、単に身体的要素に止まらず、精神的要素・社会的要素も一定程度広く包括的に表しているとされ、現在活用可能な健康寿命の指標の中で最も妥当であると考えられている。しかしながら、国民生活基礎調査が3年毎の実施である等の課題があるため、補完的指標が検討されており、介護保険データを活用した「日常生活動作が自立している期間の平均」が補完的指標として最も妥当と考えられている。より具体的には、要介護認定において「要介護1以下」を「健康」とし、「要介護2以上」を「不健康」と定義している。6)
これらの知見をもとに、本号では比較的アクセスが容易な介護系データを活用することで、高齢者等の健康状態の検討を進めた。つまり、別の意味では高齢者等の健康寿命の状況把握にも通じる部分がある。しかし、現行指標とは異なり、介護保険データを活用した補完的指標は、主に身体的要素を反映していることには注意が必要である。また、現行指標と比し、補完的指標では平均寿命と健康寿命の差が短くなる傾向がある(図1)ことにも注意が必要である。
3.介護保険の概要
図2に示す通り、介護保険の被保険者は、65歳以上の方(第1号被保険者)と、40歳~64歳までの医療保険加入者(第2号被保険者)に分けられる。第1号被保険者は、原因を問わずに要介護(要支援)認定を受けた時に介護サービスを受給でき、第2号被保険者は、加齢に伴う疾病(特定疾病)が原因で要介護(要支援)認定を受けた時に介護サービスを受給できる。7)

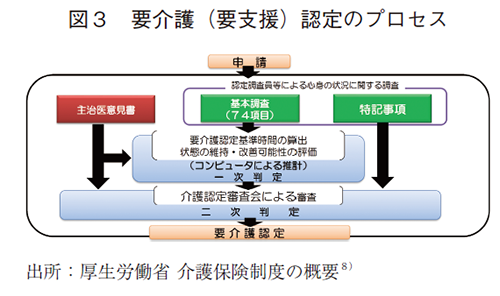
要介護(要支援)認定は、市町村の認定調査員による心身の状況調査(認定調査)及び主治医意見書に基づきコンピュータで一次判定を行い、その後介護認定審査会で二次判定がなされ、市町村により認定がなされる。8)(図3)
介護度(要介護状態等区分)は図4の如く区分される。補完的指標では、要介護2以上を「不健康」と定義しているが、要介護2とは、手段的日常生活動作(買い物・金銭管理・内服薬管理・電話利用)や日常生活動作(食事・排泄・入浴・掃除)の一部に毎日介助が必要な状態である。9)なお、2005年の介護保険法改正により、6段階(要支援、要介護1~5)であった介護度が7段階(要支援1~2、要介護1~5)に変更されているが、要介護2以上に変動はなく、2005年以前の介護系データにおいても補完的指標は有効であると思われる。

4.要介護(要支援)認定数の推移
補完的指標に基づく検討に先立ち、要介護(要支援)認定数の推移を確認した。介護系データとしては介護保険事業状況報告(年報)10)を使用した。同報告は市区町村(広域連合及び一部事務組合を含む)を対象に毎年実施されており、平成12年度から令和元年度のデータにアクセス可能である。(2022年1月現在)
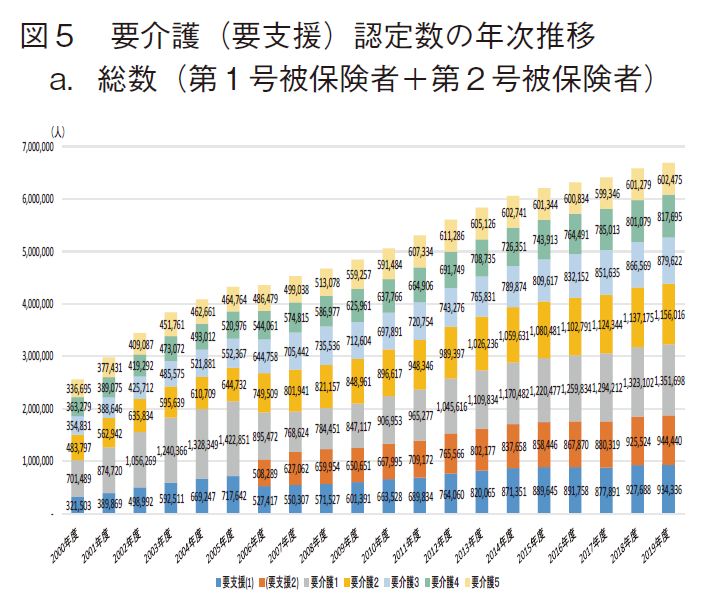
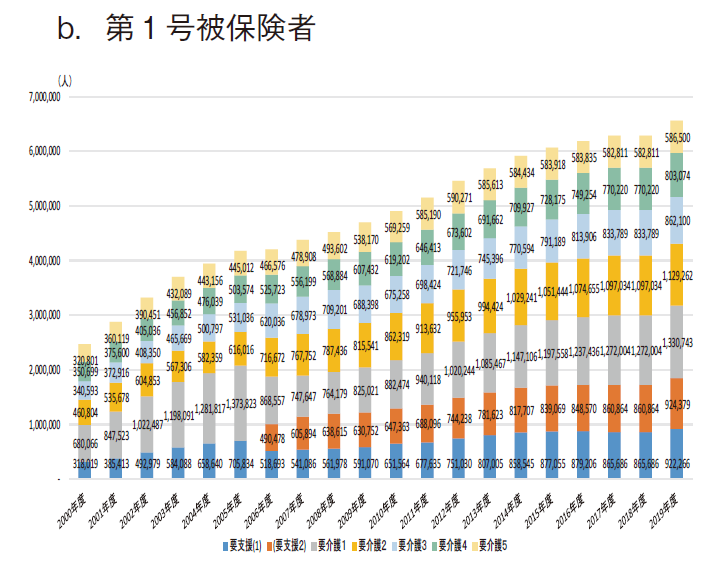
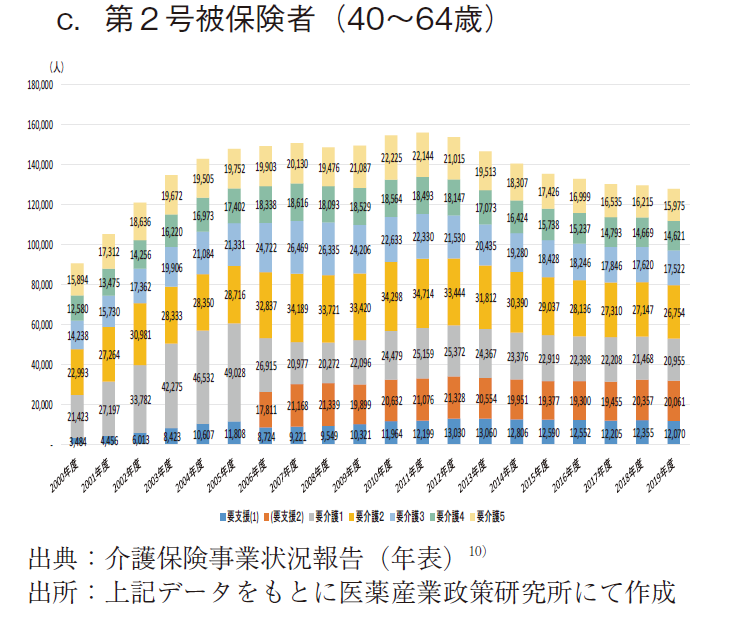
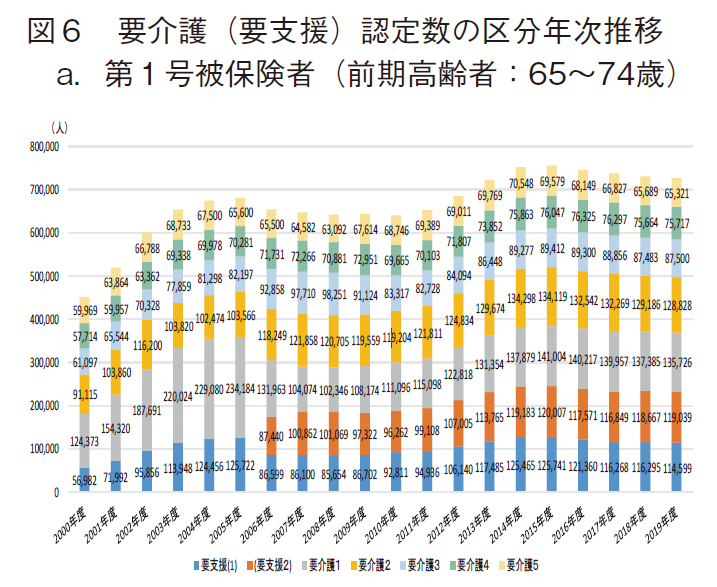
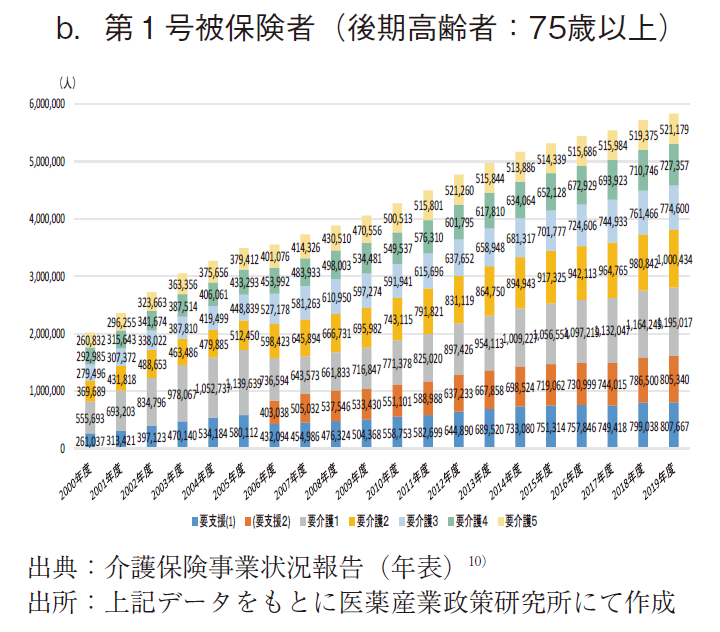
図5に要介護(要支援)認定数の年次推移を示す。aは総数(第1号被保険者と第2号被保険者の合計)、bは第1号被保険者、cは第2号被保険者の認定数である。
結果として、総数と第1号被保険者の要介護(要支援)認定数は、ほぼ年次と共に増大し、2019年度にそれぞれ最多(約668.6万人、約655.8万人)となった。一方、40~64歳で特定疾病に起因する場合に認定される第2号被保険者では、2011年度に最多(約15.6万人)となった後は緩やかな減少傾向を示し、2019年度では約12.8万人となり、2011年度から18.0%減となった。
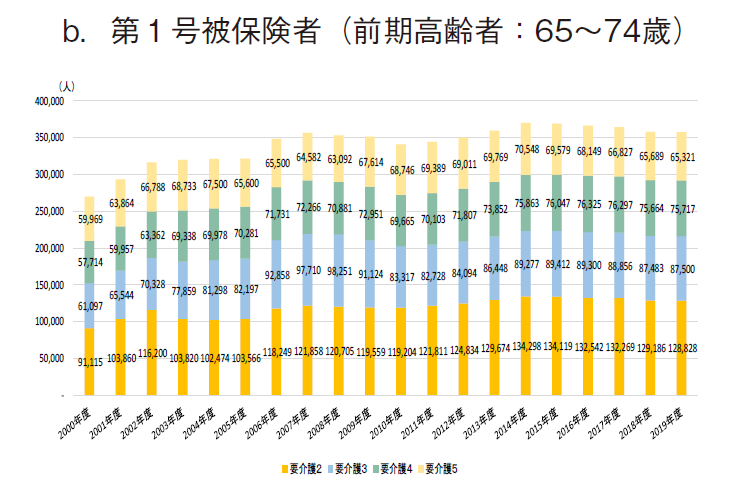
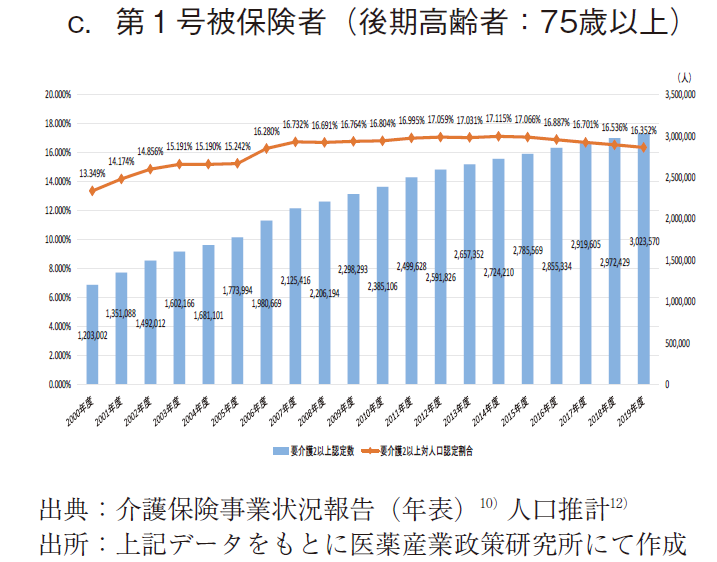
64歳以下の非高齢者において異なる傾向が見られたため、65歳以上の第1号被保険者においても、年齢階級別に検討する必要を感じ、第1号被保険者を前期高齢者(65~74歳)と後期高齢者(75歳以上)に区分してその状況を見た。(図6)
その結果、65~74歳の前期高齢者の認定数は、2015年度に最多(約75.6万人)を示した後は横這い若しくは緩やかに減少し、2019年度では約72.7万人となり、2015年度から約3.9%減となった。一方で、75歳以上の後期高齢者における要介護(要支援)認定数は、ほぼ年次と共に拡大し、2019年度に最多(約583.1万人)となった。
筆者は政策研ニュース前号(No.64)2)において、日本老年学会・日本老年医学会が2017年3月に高齢者の新たな定義を提唱したこと紹介した。加齢に伴う身体・心理機能の変化の出現が、10~20年前より5~10年遅延する「若返り」現象がみられ、特に65~74歳の「前期高齢者」は心身の健康が保持され、活発な社会活動が可能な人が多数を占めるため、75歳以上を高齢者、65~74歳を准高齢者と定義するとの内容である。11)今般の結果も、この新たな定義を裏付けるものとなっており、少なくとも第1号被保険者を年齢階級別に区分して取り扱うことが必要と思われた。よって、以降は、①40~64歳群(第2号被保険者)、②65~74歳群(前期高齢者に該当する第1号被保険者)、③75歳以上群(後期高齢者に該当する第1号被保険者)の3群に区分して検討を進めた。②③の第1号被保険者は65歳以上の全国民が該当するが、①の第2号被保険者は特定疾患に罹患した医療保険加入者のみであり、40~64歳の全国民を意味していない旨には注意が必要である。(図2)
5.健康寿命の補完的指標でみた高齢者の状況
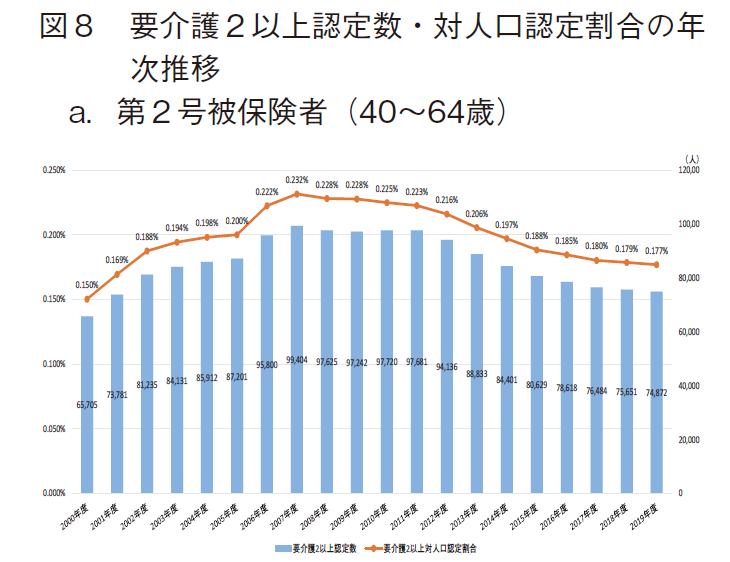
前章では、要介護(要支援)認定数の推移を確認したが、本章では健康寿命の補完的指標において「不健康」と定義される「要介護2以上」の認定数に基づいて高齢者の状況を検討する。まず、図7に「要介護2以上認定数」の年次推移を3群に区分して示す。
第2号被保険者(40歳以上64歳以下の特定疾患に罹患した医療保険加入者)では、「要介護2以上認定数」は2007年度に最多(約9.94万人)となった後に緩やかに減少し、2019年では約7.49万人となり、2007年度から約24.7%減となった。また要介護(要支援)認定数において最多を示した2011年度の要介護2以上認定数(約9.77万人)からは約23.4%減となった。
第1号被保険者(前期高齢者:65~74歳の国民)では、「要介護2以上認定数」は2014年度に最多(約36.70万人)となった後に横這い若しくは緩やかに減少し、2019年度では約35.74万人となり、2014年度から3.4%減となった。また要介護(要支援)認定数において最多を示した2015年度の要介護2以上認定数(約36.91万人)からは約3.2%減となった。
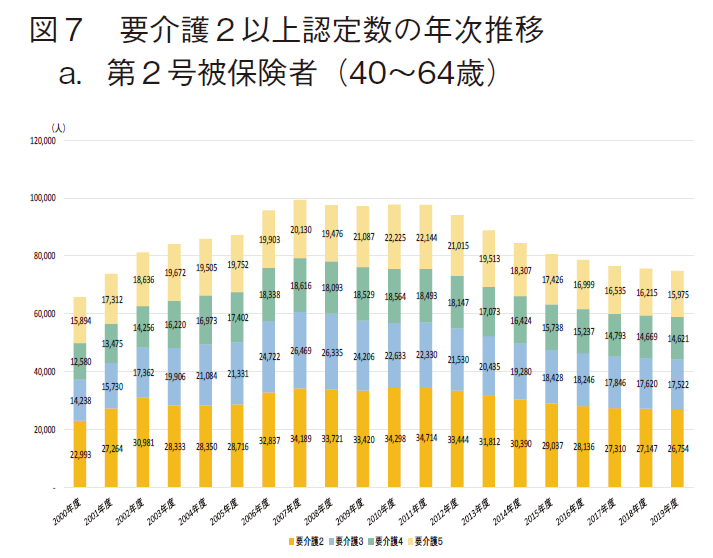
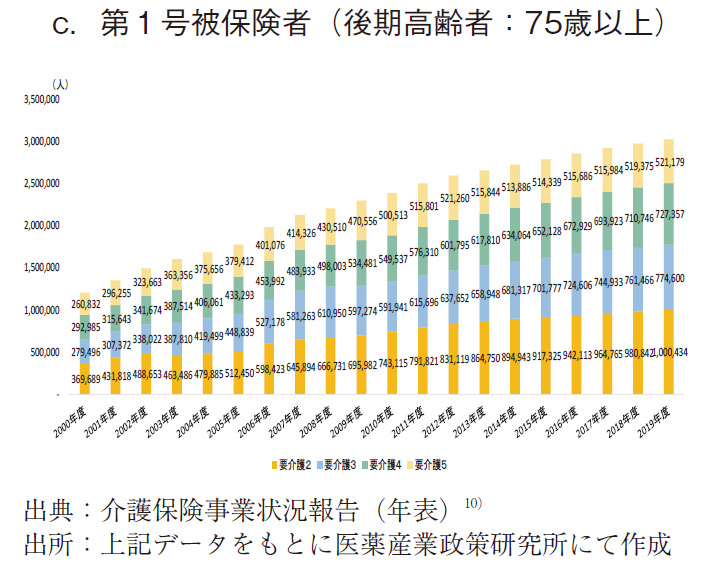
第1号被保険者(後期高齢者:75歳以上の国民)では、「要介護2以上認定数」はほぼ年次と共に増大し、2019年度に最多(約302.36万人)となった。
「要介護2以上認定数」は3群でそれぞれ異なる傾向がみられたが、年次毎の人口数は変動している。よって、人口数の変動を調整する目的で、3群毎の年齢に該当する年次推計人口で要介護2以上認定数を除した「要介護2以上の対人口認定割合」を検討した。人口数のデータはe-Stat(政府統計の総合窓口)に掲載されている人口推計(各年10月1日現在人口)12)を用いた。3群の結果を図8に示す。
結果として、「要介護2以上対人口認定割合」の推移は、「要介護2以上認定数」の推移とは傾向が異なることが明らかになった。
第2号被保険者では、40~64歳の推計人口で調整を実施した。「要介護2以上対人口認定割合」は2007年度に最多(約0.232%)となった後に緩やかに減少し、2019年では約0.177%となり、2007年度から約23.6%減少した。この群では、「要介護2以上認定数」の推移とほぼ類似した傾向を示した。
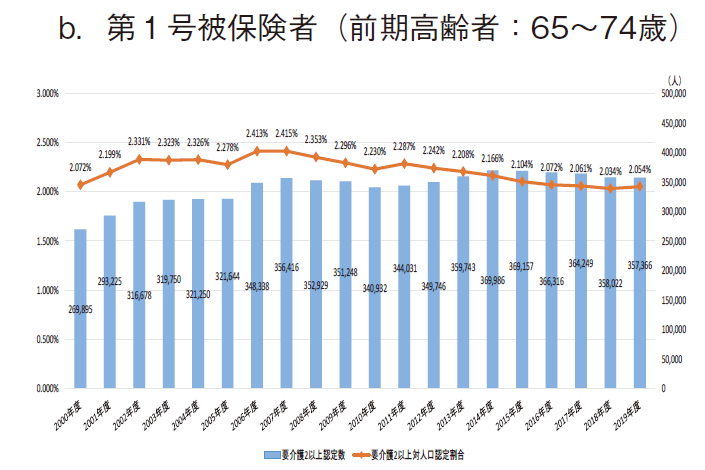
第1号被保険者(前期高齢者)では65~74歳の推計人口で調整を実施した。「要介護2以上対人口認定割合」は2007年度に最多(約2.415%)となった後に緩やかに減少し、2019年では約2.054%となり、2007年度から約14.9%減少した。この群では、「要介護2以上認定数」の推移と比し、最多年が2014年度から2007年度に変動し、最多年から2019年度への減少率も拡大し、減少傾向がより鮮明となった。
第1号被保険者(後期高齢者)では75歳以上の推計人口で調整を実施した。「要介護2以上対人口認定割合」は、2014年度に最多(約17.115%)を示した後に横這い若しくは緩やかに減少し、2019年では約16.352%となり、2014年度から約4.5%減少した。この群では、「要介護2以上認定数」は年次と共に拡大していたが、2014年度以降の「要介護2以上対人口認定割合」は横這い若しくは緩やかな減少傾向を示し、異なる傾向となった。
近年、高齢化率(65歳以上人口割合)は上昇を続けており、「要介護2以上認定数」(つまり補完的指標で見た健康寿命の状況)については、該当人口数に起因するものと、健康状況に起因するものを区分して考察する必要があると思われる。今般の「要介護2以上対人口認定割合」に着目した検討では、40~74歳の健康状況は良い方向に向かっており、75歳以上の健康状況も維持若しくは改善の傾向にある可能性が示唆された。少なくとも、高齢者を一律に捉えることなく、年齢階級別に区分して検討することの重要性を支持する結果となった。
6.介護が必要となった主な原因
本章では、介護が必要となった主な原因を国民生活基礎調査13)14)のデータに基づいて検討する。国民生活基礎調査は、厚生労働省により保健、医療、福祉、年金、所得等国民生活の基礎的事項の調査等を目的に、3年毎に実施されており、直近では令和元年度の調査結果が公開されている。本調査の介護票データには、「介護15)が必要となった主な原因」として、代表的疾患等16)が介護15)を要する者10万人当たりの数として年齢階級別に示されている。従って人口当たりの抽出率は毎年変化しており、介護原因数の年度間の厳密な比較は困難であることに留意する必要がある。
以降で、介護が必要となった主な原因(代表的な疾患等)の数の年次推移を年齢階級別に3群に区分して示す。また、各原因の重みをより明確に把握するために各年次の構成比を検討した。
6-1. 第2号被保険者(40~64歳)において介護が必要となった主な原因
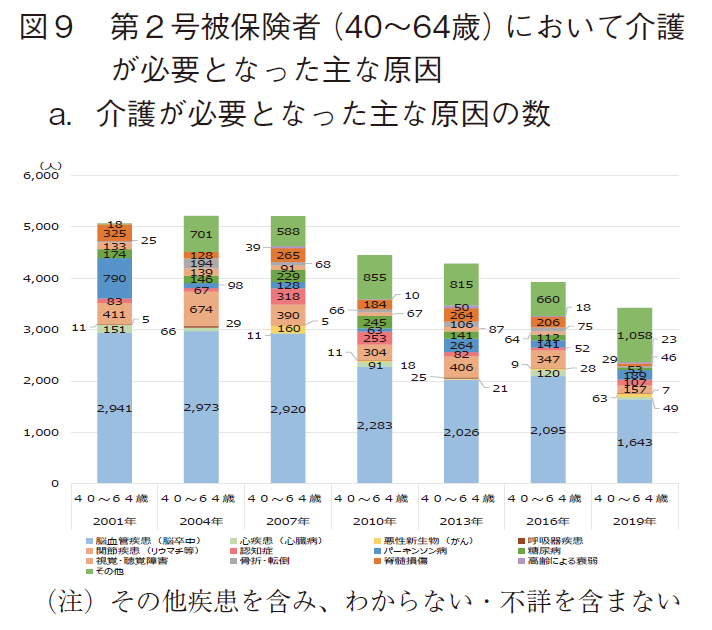
第2号被保険者に該当する40~64歳において介護が必要となった主な原因の状況を図9に示す。
第2号被保険者に該当する40~64歳において、介護が必要となった主な原因の数(その他疾患を含む)(以下、原因数)は、2004年度に最多(5,215人)となった後は減少傾向を示し、2019年には3,424人となった。(図9-a)
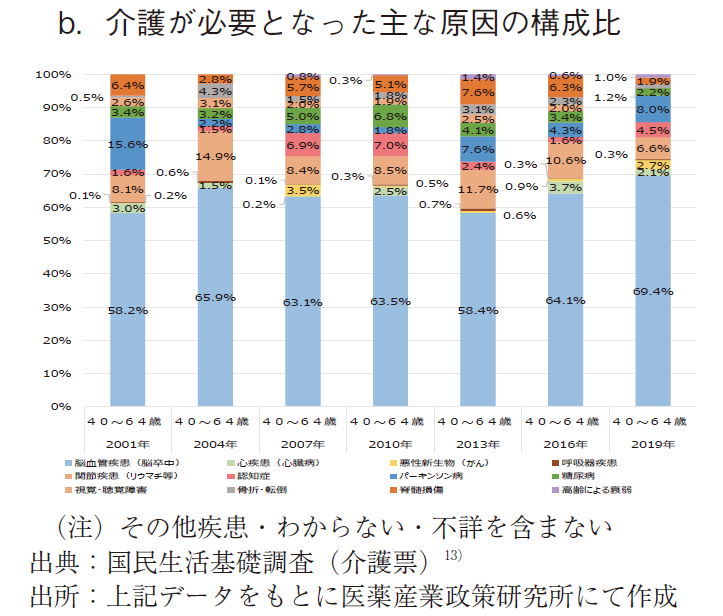
構成比で見た場合、脳血管疾患(脳卒中)、関節疾患(リウマチ等)、パーキンソン病が占める割合が高く、40~64歳の介護認定ではこれら3疾病が重要であることを伺わせた。(図9-b)特に、脳血管疾患(脳卒中)が6割前後と大きな割合を占め、原因数としては減少傾向にあるが構成比は緩徐な増大傾向を示した。関節疾患(リウマチ等)では、近年、原因数・構成比とも減少傾向にある一方、パーキンソン病はともにやや増加傾向を示した。40~64歳においては、依然として構成比が高い脳血管疾患(脳卒中)に加え、関節疾患(リウマチ等)、パーキンソン病対策が重要であることが示唆された。また、代表的疾患以外(その他疾患)の原因数が増加しており、この精査も重要と思われた。
6-2. 第1号被保険者(前期高齢者:65~74歳)において介護が必要となった主な原因
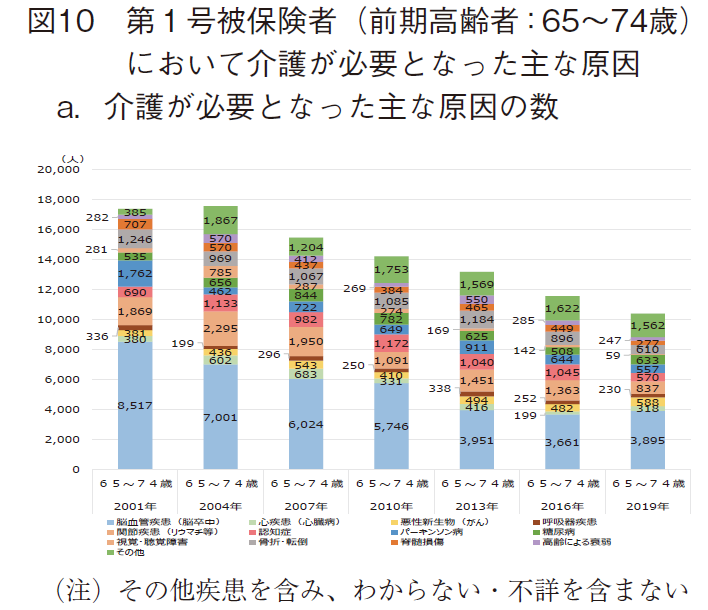
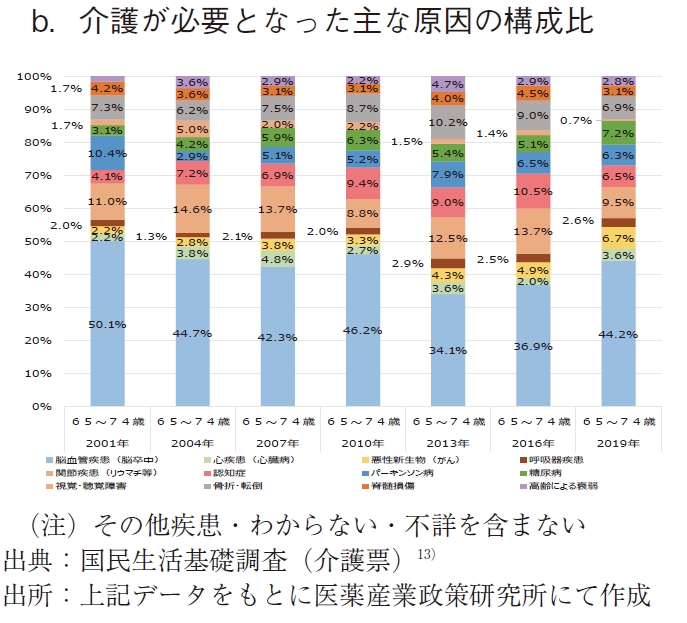
第1号被保険者(前期高齢者)に該当する65~74歳において介護が必要となった主な原因の状況を図10に示す。
第1号被保険者(前期高齢者)に該当する65~74歳において、介護を要する者10万人当たりの主な原因の数(その他疾患を含む)は、2004年に最多(17,545人)となった後は減少傾向を示し、2019年には10,383人となった。(図10-a)
構成比で見た場合、脳血管疾患(脳卒中)、関節疾患(リウマチ等)が各4割、1割と割合が高く、以下、2019年では糖尿病、骨折・転倒、悪性新生物(がん)、認知症、パーキンソン病が7~6%程度でほぼ並列的な割合を示した。(図10-b)
特に、脳血管疾患(脳卒中)の原因数は、経年的に減少傾向を示したが、近年は下げ止まり傾向が散見された。構成比は4割前後で横這い状況を示し、脳血管疾患(脳卒中)対策の重要性が伺われた。また、65~74歳では幅広い疾病対策が求められることが示唆された。代表的疾患以外の原因(その他疾患)による介護認定も一定数おり、この精査も重要と思われた。
6-3. 第1号被保険者(後期高齢者:75歳以上)において介護が必要となった主な原因
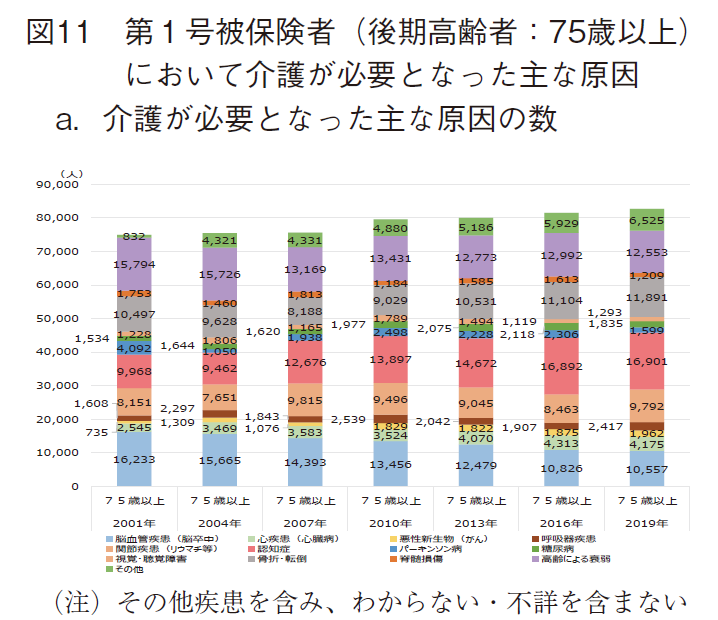
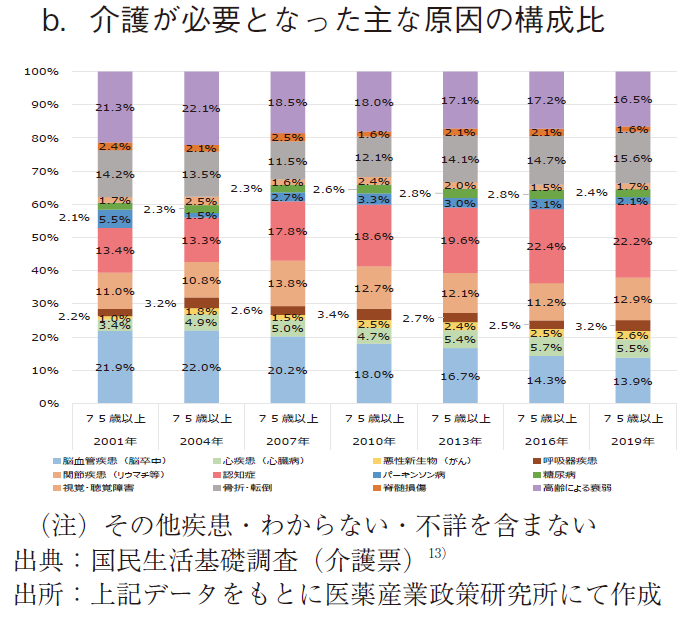
第1号被保険者(後期高齢者)に該当する75歳以上において介護が必要となった主な原因の状況を図11に示す。
第1号被保険者(後期期高齢者)に該当する75歳以上において、介護を要する者10万人当たりの主な原因の数(その他疾患を含む)は、2001年度以来一貫して増加傾向を示し、2019年は82,709人となった。(図11-a)
構成比で見た場合、他の2群とはかなりの相違が見られた。認知症が経年的に増加傾向を示し、近年では2割超と最も大きな割合を示した。高齢者による衰弱、骨折・転倒が1割5分程度でそれに次いだ。脳血管疾患(脳卒中)が占める割合はほぼ経年的に減少し、近年では1割台前半にまで低下した。75歳以上の介護認定ではこれら4疾病が重要と思われた。
特に、認知症の構成比は一貫して増加傾向を示し、75歳以上の介護認定では認知症対策が最重要であることが示唆された。また、骨折・転倒の構成比も緩徐ながら増加傾向を示し、この対策も重要と思われた。高齢による衰弱の構成比はほぼ横這いから微減傾向を示し、脳血管疾患(脳卒中)の構成比は減少傾向が明確であった。
以上、介護保険の被保険者を年齢階級別に3群に区分し、介護が必要となった主な原因(代表的な疾患等)について検討してきた。介護が必要となった主な原因の数(その他疾患を含む)は、介護を要する者10万人当たりの数であることより、各年齢層の人口変化の影響も反映していることに注意が必要ではあるが、第2号被保険者(40~64歳)、第1号被保険者(前期高齢者:65~74歳)では相対的に減少傾向を示したが、その分、第1号被保険者(後期高齢者:75歳以上)では増加傾向を示していた。「要介護2以上」と条件は異なるが、前章における要介護2以上認定割合に注目した検討では、40~74歳の健康状況は良い方向に向かっており、75歳以上の健康状況も維持若しくは改善の傾向にある可能性を言及したが、それを一掃するほど高齢人口の増加の影響は大きいと思われた。
介護が必要となった主な原因の構成比での検討では、3群毎に特徴のある結果となった。第2号被保険者(40~64歳)におけるパーキンソン病、第1号被保険者(後期高齢者:75歳以上)における認知症が特に特徴的であった。脳血管疾患(脳卒中)は年齢の若い群ほど高い割合を占めており、対策の重要性が伺われた。高齢者を一律に捉えず、年齢階級別に区分して検討することの重要性は、介護が必要となった主な原因においても引き続き支持されると思われた。
7. 介護が必要となった主な原因疾患に対する薬剤貢献に関する考察
国民生活基礎調査では、介護が必要となった主な原因(代表的な疾患等)(以下、主な原因疾患)については言及があるが、主な原因疾患について深く検討したデータはなく、薬剤の影響は不明である。そこで疾患に対する薬剤貢献度・治療満足度を検討した公益財団法人ヒューマンサイエンス振興財団(以下、HS財団)の「60疾患に関する医療ニーズ調査(第6回)【分析編】17)」(以下、医療ニーズ調査)の結果を比較参照することで、主な原因疾患に対する薬剤の影響を推論することとした。
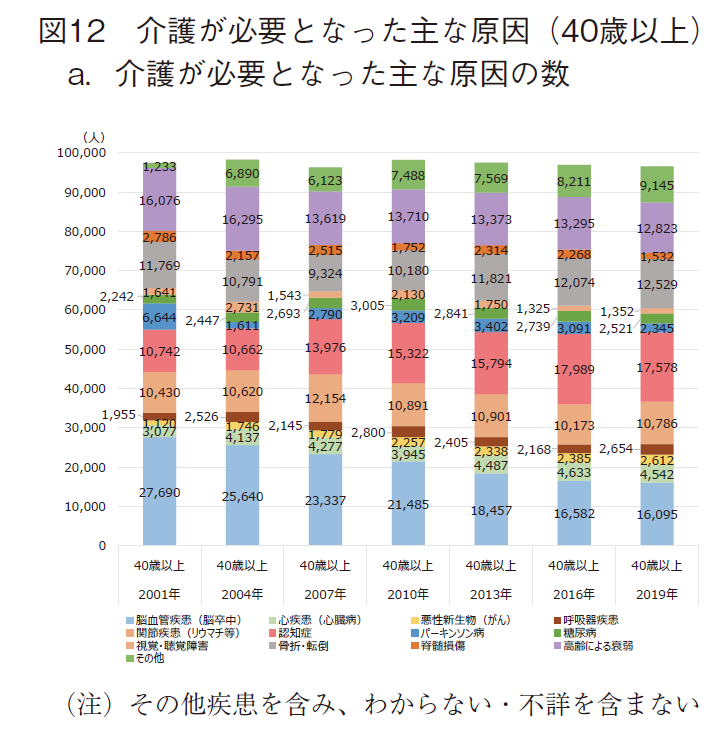
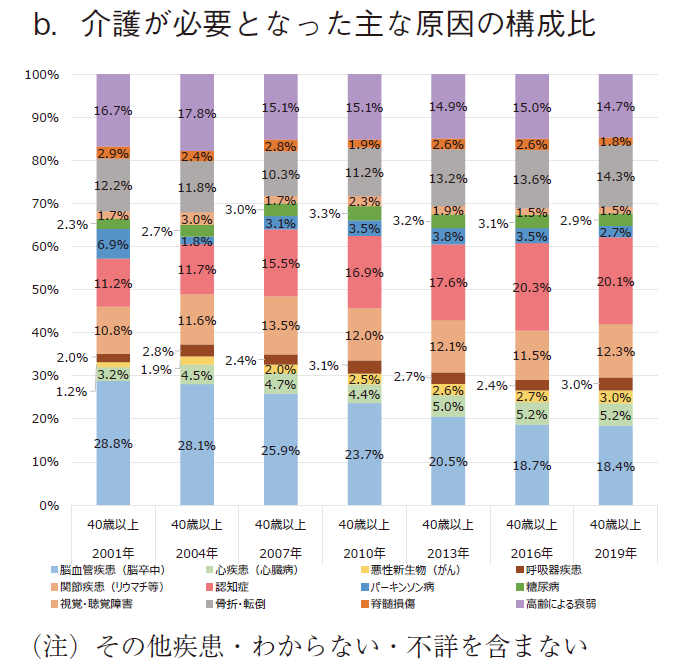
医療ニーズ調査は、1994年度から2019年度まで約5年毎に、社会的に重要な60疾患に対する薬剤貢献度・治療満足度に関して内科医等を対象としてアンケートを実施した定点的な調査である。調査の性格上、年齢階級別の結果は示されていないため、止むを得ず介護が必要となった主な原因疾患も、40歳以上の被保険者全体を纏めて提示した上で推論を進めていくこととした。40歳以上の介護が必要となった主な原因の状況を図12に示す。介護が必要となった主な原因の数の推移に加え、特に重要な原因の推移も併せて提示する。また、介護が必要となった主な原因の構成比も提示する。
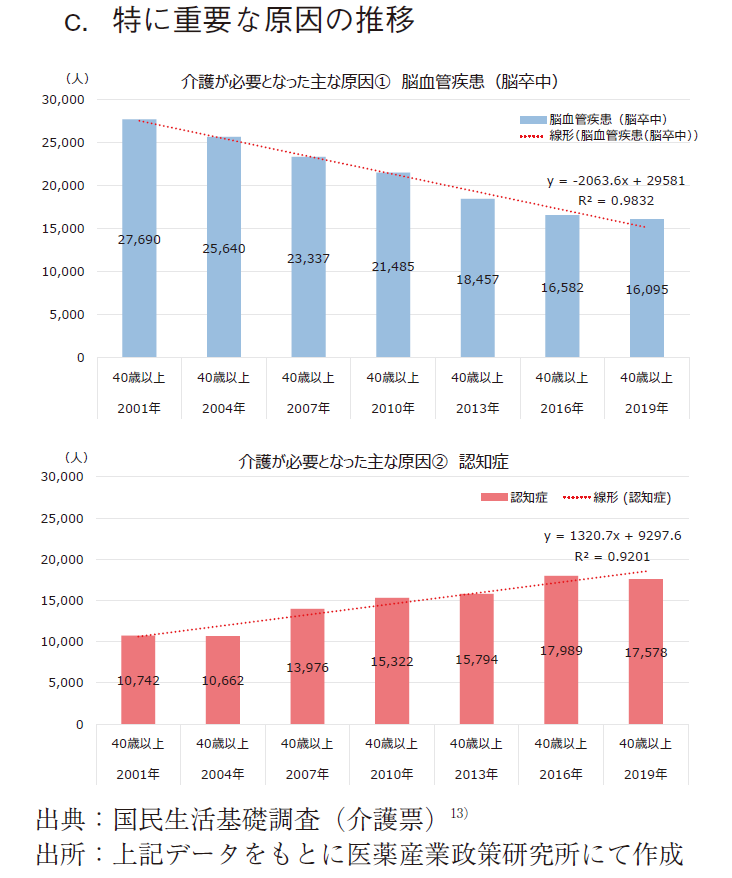
結果として、介護が必要となった主な原因の数(その他疾患を含む)は、わからない、不詳等の回答を除外しているため微妙に変動するが、合計はほぼ10万人となる。脳血管疾患(脳卒中)は、2001年には27,960人で原因の首位であったが、経時的に減少し、2019年には16,095人となった。2001年からの減少率は41.9%であった。一方、認知症は2001年の10,742人から増加傾向を示し、2019年には17,578人となり、2016年以降は原因の首位となった。2001年からの増加率は63.6%であった、(図12-a)その他疾患を除外した構成比で見た場合、脳血管疾患(脳卒中)は、2001年には28.8%を占めていたが、経年的に減少し、2019年には18.4%まで減少した。減少率は36.0%であった。一方、認知症は2001年の11.2%が、2019年には20.1%まで増加した。増加率は80.1%であった。(図12-b)特に重要な原因である2疾患の個別の推移は前述の通りである。(図12-c)
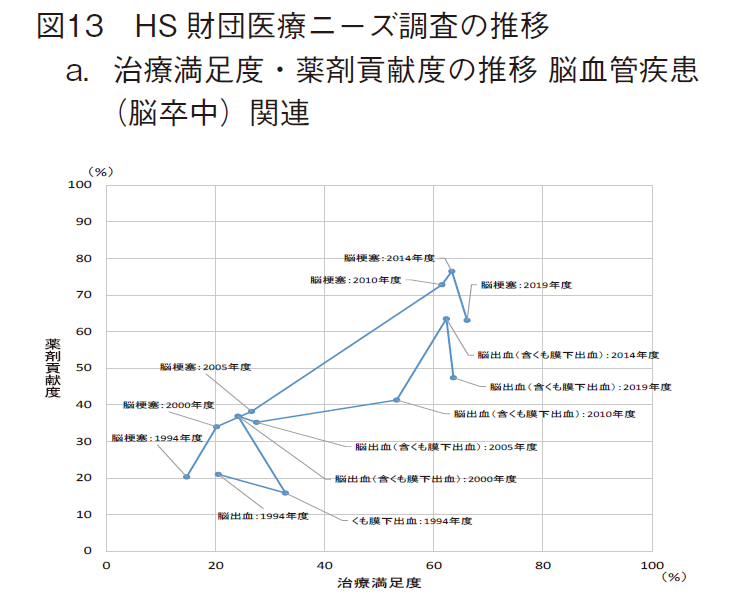
これら2つの特に重要な原因に対応するHS財団医療ニーズ調査の結果推移を図13に示す。
脳血管疾患(脳卒中)については、HS財団医療ニーズ調査の脳出血(含くも膜下出血)18)(以下、脳出血)、脳梗塞が対応すると判断した。これら2疾患では薬剤貢献度・治療満足度は、ほぼ右肩上がりの傾向を示した。薬剤貢献度は、2000年度には脳出血が36.9%、脳梗塞は34.0%であったが、2014年度にはそれぞれ63.5%、76.5%まで上昇した。しかし、2019年度には47.4%、63.1%に下降した。
治療満足度は、2000年度には脳出血が24.1%、脳梗塞は20.2%であったが、2019年度にはそれぞれ63.6%、66.1%まで上昇した。(図13-a)介護が必要となった主な原因としての脳血管疾患(脳卒中)は、前述の通り減少傾向にある。(図12-c)勿論、手術等の治療介入やリハビリテーション等による予後の改善も大きく関係していると思われるが、ほぼ同時期のHS財団医療ニーズ調査で見られた脳出血(含くも膜下出血)、脳梗塞の薬剤貢献度の向上が介護認定の減少に寄与している可能性が推察された。つまり、補完的指標で見た健康寿命に、脳出血(含くも膜下出血)、脳梗塞における薬剤貢献度の向上が寄与している可能性が推察された。
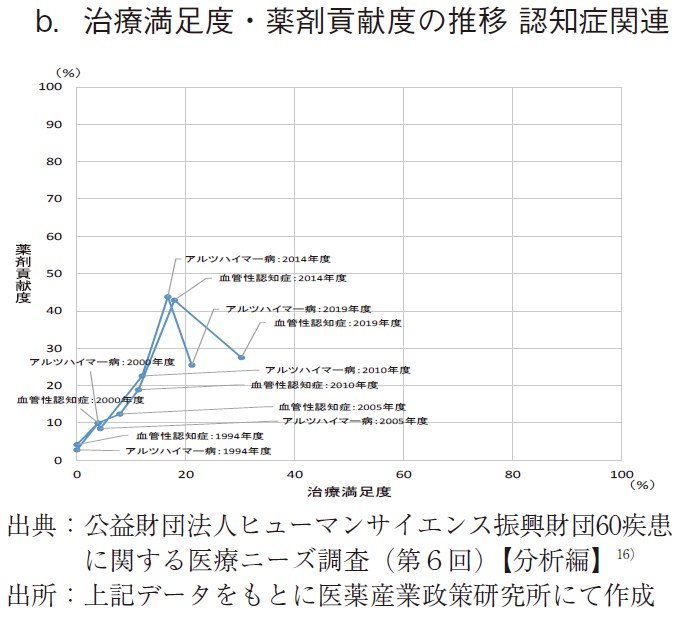
認知症については、HS財団医療ニーズ調査のアルツハイマー病、血管性認知症が対応すると判断した。これら2疾患では薬剤貢献度・治療満足度は右肩上がりではあるものの、その程度は低値であった。薬剤貢献度は、2000年度にはアルツハイマー病は9.9%、血管性認知症が10.0%と低値であり、2014年にはそれぞれ43.8%、42.9%となったが、2019年度には25.5%、27.5%まで下落した。治療満足度は、2000年度には2疾患とも3.9%と極めて低く、経時的に上昇したが、2019年度に21.1%、30.2%と低いレベルに留まった。(図13-b)介護が必要となった主な原因としての認知症は、前述の通り増加傾向にある。(図12-c)ほぼ同時期のHS財団医療ニーズ調査で見られたアルツハイマー病、血管性認知症の薬剤貢献度の停滞が介護認定に寄与できていない可能性が推察された。つまり、アルツハイマー病、血管性認知症における薬剤貢献度の停滞により、補完的指標で見た健康寿命に良い影響を与えられていない可能性が推察された。
8.まとめ
健康寿命の補完的指標として、最も妥当と考えられている介護系データを元に、高齢者及び40~64歳の健康状況を経年的・年齢階級別に検討した。「要介護2以上認定数」の検討では、65~74歳の高齢者では認定数が横這い若しくは緩やかに減少する傾向を見出した。また、人口数の変動を調整する目的で検討した「要介護2以上対人口認定割合」では、65~74歳の高齢者で認定割合の減少傾向を見出し、75歳以上の高齢者では横這い若しくは緩やかな減少傾向を確認した。65~74歳の健康状況は良い方向に向かっており、75歳以上の健康状況も維持若しくは改善の傾向にある可能性が示唆された。少なくとも、高齢者を一律に捉えることなく、年齢階級別に区分して検討することの重要性を提示できたと思われた。
また、国民生活基礎調査データを活用し、介護が必要となった主な原因(代表的な疾患等)について検討した。介護が必要となった主な原因の数(その他疾患を含む)は、介護を要する者10万人当たりの数であることより、各年齢層の人口変化の影響も反映していることに注意が必要ではあるが、40~74歳では相対的に減少傾向を示し、75歳以上では増加傾向を示した。介護が必要となった主な原因の構成比での検討では、3群毎に特徴のある結果となった。40~64歳では、脳血管疾患(脳卒中)が6割前後と大きな割合を占め、関節疾患(リウマチ等)、パーキンソン病がそれに次いだが1割未満の割合だった。65~74歳では、脳血管疾患(脳卒中)が占める割合が4割程度に低下し、関節疾患(リウマチ等)、骨折・転倒、認知症が1割~1割未満でそれに次いだ。75歳以上では、認知症が2割超と最も大きな割合を示し、高齢者による衰弱、骨折・転倒が1割5分程度でそれに次ぎ、脳血管疾患(脳卒中)が占める割合は1割台前半にまで低下した。本検討でも高齢者を年齢階級別に区分して検討することの重要性を提示できたと思われた。
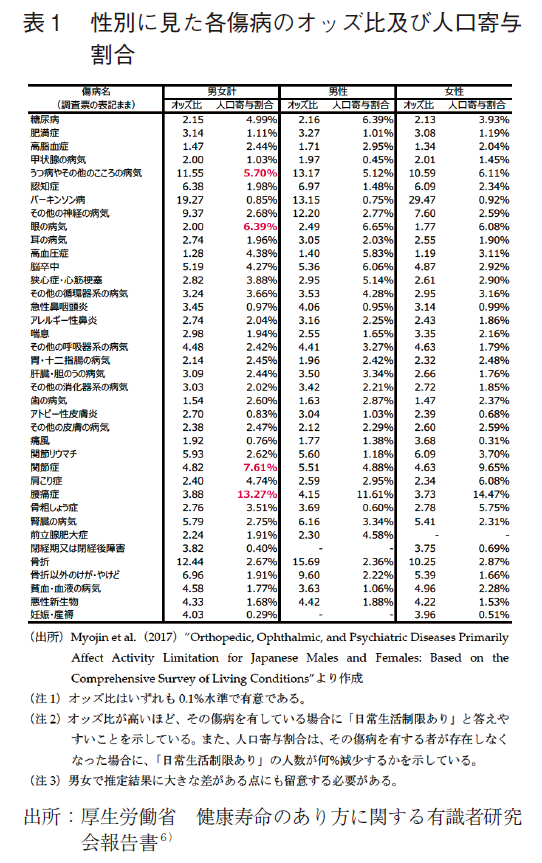
HS財団医療ニーズ調査の薬剤貢献度の年次推移と比較参照することで、国民生活基礎調査の介護が必要となった主な原因(代表的な疾患等)の年次推移に対する薬剤の影響を推論した検討では、脳血管疾患(脳卒中)や認知症では、両調査結果が比較的同調したが、異なるデータによる結果を年代によって単純比較した推論に過ぎず、年齢階級別の検討は困難であり、健康寿命の補完的指標として最も妥当と考えられている介護系データを通じた高齢者の健康状況と薬剤貢献の関係を考察する上での限界を感じた。特定の傷病と健康寿命の関係に注目した先行研究として、「健康寿命のあり方に関する有識者研究会報告書6)」にMyojinらの研究成果が紹介されている。同研究は、国民生活基礎調査(2007年、解析対象は12歳以上の75,986名)のデータを用い、健康寿命の主指標である「日常生活の制限」を被説明変数、38種の傷病を説明変数としてロジスティック回帰分析を行ったものであり、各傷病についてオッズ比と人口寄与割合が算出されている。(表1)2007年のみのデータによる検討であるが、各傷病の健康寿命の主指標に対する影響が検討されており、年次推移を見た場合の傾向がどうなるかを含め大変興味深い内容である。筆者の検討は、補完的指標に関し年齢を3区分し年次推移を見たものであり、視点は異なるが、ともに健康寿命に対する各傷病の影響を検討する必要性を示しているとの点では通じるものがある。更に、各傷病に対する薬剤の影響が年齢階級別に明確になれば、健康寿命に対する製薬産業の貢献について、より有用な示唆を得られる可能性がある。
昨今では、NDB(ナショナルデータベース)の疾患レセプトデータと介護データベースの要介護認定情報・介護レセプト等の情報に加え、DPCデータベースの連結解析が視野に入りつつある。19)これらのデータベースより得た傷病名、投薬、検査等の情報や要介護認定情報、介護費等の年度別・年齢階級別データを検討することで、高齢者の健康状況をより科学的に分析し、医療費への影響に加え、介護費への影響や薬剤の貢献もより精密に検討できる可能性がある。これが早期に実現し、健康寿命の延伸に資するより有効な対策や薬剤開発に繋がることに期待したい。
-
1)
-
2)医薬産業政策研究所 「高齢化及び高齢者の状況について」政策研ニュース No.64(2021年11月)
-
3)尾島俊之 健康寿命の算定方法と日本の健康寿命の現状 心臓 2015年47巻1号 p. 4-8
-
4)サリバン法:毎年必ず10万人が誕生する状況を仮定し、そこに年齢別の死亡率と、年齢別の「健康・不健康」の割合を与えることで、「健康状態にある生存期間の合計値(健康な人の定常人口)」を求め、これを10万で除して健康寿命を求める。
-
5)
-
6)
-
7)
-
8)
-
9)
-
10)
-
11)
-
12)
-
13)
-
14)
-
15)「介護が必要になった主な原因」における介護は、要介護・要支援の全体を意味している
-
16)介護票に掲載された代表的疾患等は以下の通りである:脳血管疾患(脳卒中)、心疾患(心臓病)、悪性新生物(がん)、呼吸器疾患、認知症、関節疾患(リウマチ等)、パーキンソン病、糖尿病、視覚・聴覚障害、骨折・転倒、脊髄損傷、高齢による衰弱
-
17)公益財団法人ヒューマンサイエンス振興財団 令和2年度(2020年度)国内基盤技術調査報告書「60疾患に関する医療ニーズ調査(第6回)」【分析編】
(注) 同財団は2021年3月末に解散し、医療ニーズ調査などの研究事業については、明治薬科大学社会薬学研究室おいて実施されている。 -
18)(注) 脳出血(含くも膜下出血)との疾患名は2000年度以降に使用されており、1994年度時点では脳出血、くも膜下出血に分けて記載されている。本検討では、これら3表記を1つに纏めて扱った。
-
19)

