Topics 公的医療保険の給付のあり方の論点
医薬産業政策研究所 主任研究員 枡田竜育
はじめに
2020年1月20日、当時の安倍内閣総理大臣は、第201回国会における施政方針演説で、一億総活躍社会の実現を謳い、全世代型社会保障をめざした社会保障制度改革の実行を掲げた。「2022年には、いわゆる団塊の世代が七十五歳以上の高齢者となる中で、現役世代の負担上昇に歯止めをかけることは、待ったなしの課題です」との表現を用い、75歳以上であっても一定以上の所得がある方の窓口での二割負担、大病院の受診時における定額負担に言及した。この演説に先立つ1月15日、国内で初めて新型コロナウイルスに関連した肺炎の患者が報告され、我が国も現代社会として初めてのパンデミックを経験している。2021年1月18日、菅内閣総理大臣は、第204回国会における施政方針演説を「安心」と「希望」をキーワードに行った。「若者と高齢者で支え合い、若い世代の負担上昇を抑えることは、長年の課題であり、いよいよ待ったなしです」との表現のもと語られたのは、75歳以上の窓口負担2割への引上げによる720億円の現役世代の保険料負担削減と薬価の毎年改定の実施で7割の品目の薬価を引き下げ医療費で4,300億円、国費で1,000億円の国民負担の軽減を行うとする新政権の実績である。
2013年、民主党政権下で国民に発せられた「社会保障制度改革国民会議報告書」1)では、すでに「待ったなし」との文言が読める。「制度の改革については、将来あるべき社会像を想定した上で、短期と中長期に分けて実現すべきである。すなわち、まずは、消費増税という国民負担を社会保障制度改革の実施という形で速やかに国民に還元するため、今般の一体改革による消費税の増収が段階的に生じる期間内に集中的に実施すべき改革である。また、中長期とは、団塊の世代がすべて75歳以上となる2025(平成37)年を念頭において段階的に実施すべき改革である。こうした時間軸に沿って、国民の合意を得ながら、目標に向けて着実に改革を進め、実現していくことが必要である。そもそも、少子高齢化が急速に進む我が国の現状を踏まえれば、社会保障制度改革の実施は先送りできない待ったなしの課題である。このことを十分に認識しながら、この改革を進めていく必要がある。」
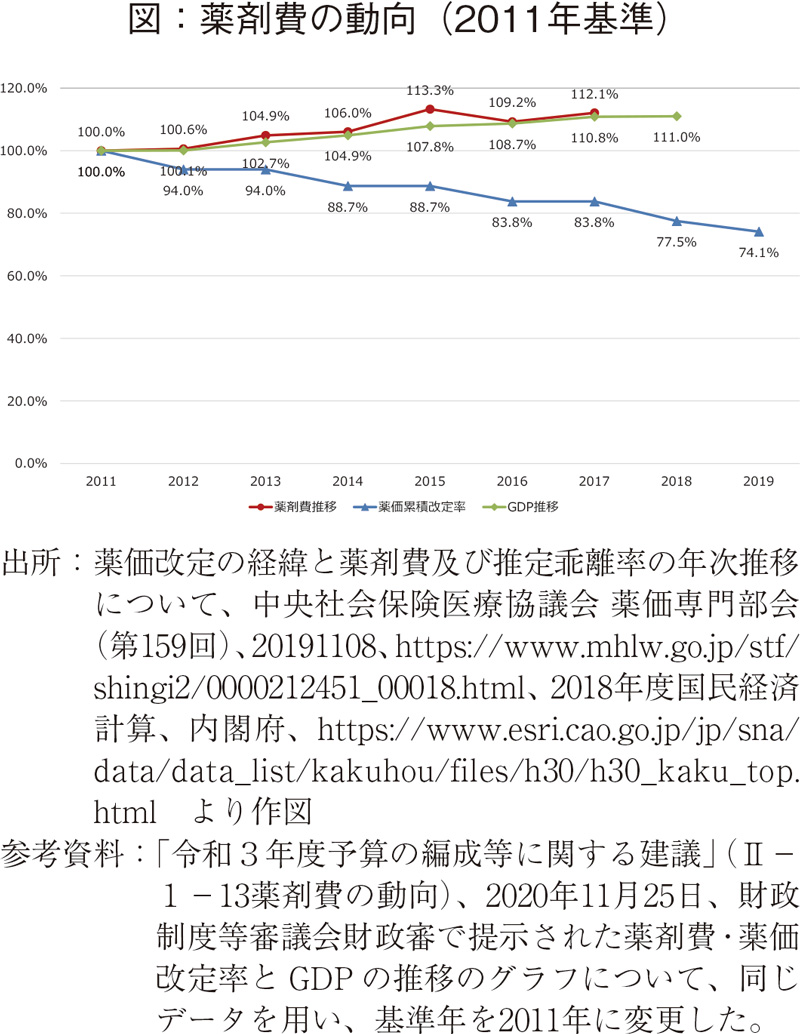
待ったなしの10年が過ぎていく中、診療報酬の改定財源でもあるかの如くに薬価の引き下げが行われる。近年では、薬剤費は度重なる薬価改定の影響もありGDP成長率の変動とほぼパラレルな動きとなっている(図)。
菅総理大臣は国会における初めての所信表明演説の中で、安心の社会保障を謳い、「一方で、各制度の非効率や不公平は、正していきます。毎年薬価改定の実現に取り組む」と述べた。薬価の非効率、不公平とは、何を指しているか。まさか薬価と市場実勢価に乖離が生じることが直ちに非効率、不公平であるとの短絡的な認識ではないとは思うが、薬剤費関連に関わらず、制度の非効率や不公平を正していくことは必要であろう。
我が国において待ったなしの社会保障制度改革、とりわけ医療保険制度改革を行っていく上で、公的保険の負担のあり方、給付のあり方というキーワードは、議論を避けては通れないのではなかろうか。医薬品産業としてもこの議論の動向を踏まえて上での取り組みが必要であるとの私見に立って、本稿では、我が国における給付のあり方についての議論動向を2020年時点として俯瞰しておく。無論、政策動向を見ていく上では全体像の把握が不可欠であるが、本稿においては、社会保障のうち医療の公的保険による給付のあり方に直接的に関係する部分のみを抽出して記載することとする。
1.官邸
2014年11月、安倍内閣総理大臣は、消費税の10%への引上げを法定の2015年10月には行わず18ヵ月延期する旨を表明し、一方で2020年度を目途とする財政健全化目標は堅持するとして、その達成に向けた具体的な計画を策定すると述べた。その後、2015年6月に閣議決定された「経済財政運営と改革の基本方針2015」の中で、経済と財政双方の一体的な再生を目指す「経済・財政再生計画」が定められた。この計画では、主要な改革項目として社会保障分野について44項目(全体では80項目)が掲げられている。公的保険による医療の給付に直接的に関わると考えられる項目としては、以下が掲げられている2)。

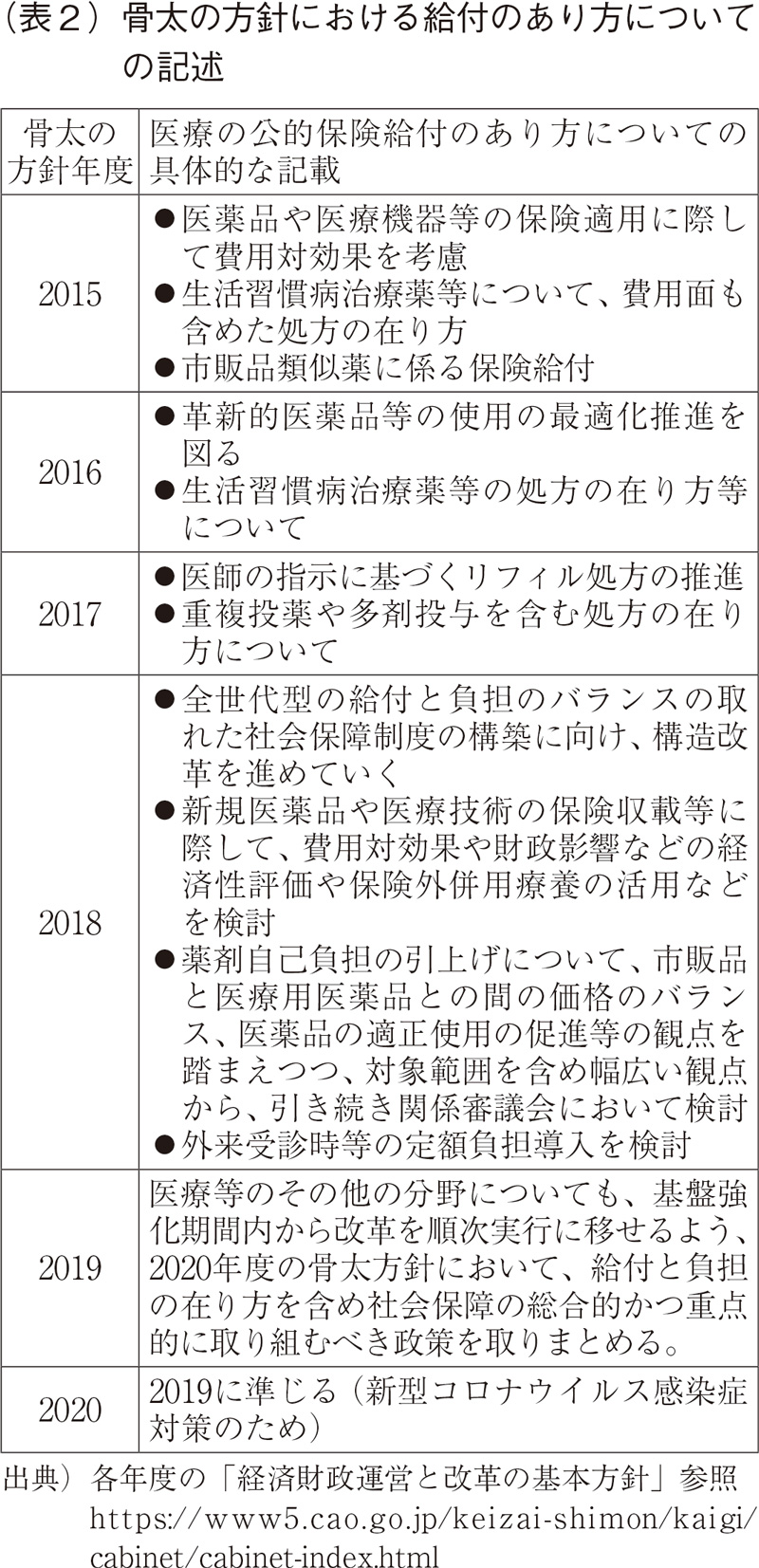
消費税引き上げは、2019年10月実施へと再びの延期が2016年6月に表明されている。「経済・財政再生計画」は2020年度までの前半にあたる2016年度からの3年間を集中改革期間と位置付ける計画であったが、中間評価を経て、「経済財政運営と改革の基本方針2018」の中で「新経済・財政再生計画」が策定されている。この間の各年度の「経済財政運営と改革の基本方針」(以下、骨太の方針)には、公的医療保険の給付のあり方について下表のとおりの具体的記載がなされている。
「新経済・財政再生計画改革工程表2020」では、前述の社会保障関連44項目に加え、負担については、高齢者医療制度や介護制度において所得のみならず資産の保有状況を評価しつつの「能力」に応じた負担の検討、後期高齢者の窓口負担について検討が掲げられている。給付については、「薬剤自己負担の引上げについて幅広い観点から関係審議会において検討し、その結果に基づき必要な措置を講ずる」「外来受診時等の定額負担の導入を検討」「新規医薬品や医療技術の保険収載等に際して、費用対効果や財政影響などの経済性評価や保険外併用療養の活用などを検討」が掲げられている。
2.財務省
我が国の現状の社会保障に対する財務省の基本認識は、受益(給付)と負担が不均衡3)であり、この不均衡を是正すべく給付と負担の両面の改革が必要という側面を持つ。財政制度等審議会は2020年7月に「今後の財政運営について」を発出4)し、パンデミック発生後の財政運営に関する見解を示している。一層悪化した財政から目をそらしてはいけないとして、低金利環境の継続を当然視せず、歳出と歳入の両面への不断の取り組みが必要であるとしている。社会保障については、制度改革をいささかも後退させることなく着実に進めていく必要があるとしている。
「令和3年度予算の編成等に関する建議」では、公的保険による医療給付について、「国民皆保険を維持しつつ、制度の持続可能性を確保していくための制度改革の視点として、保険給付範囲の在り方を見直していくことと必要な保険給付であっても効率的に提供していくことが避けられない」として、効率的な給付にとどまらず明確に給付のあり方の見直しが必要であるとの認識を例年通り明記している。「保険給付範囲の見直しのあり方の見直し」は、「患者に係る保険給付範囲(患者負担)のあり方の見直し」と「医療技術や医薬品等に係る保険給付範囲のあり方の見直し」に大別して整理されており、前者には、後期高齢者の患者負担割合の引き上げや、紹介状なしで大病院を受診する場合等の定額負担の拡大などが掲げられている。後者は、「薬剤費の適正化」とも記され5)、「薬剤費に係る予算統制の正常化」(財政影響を勘案して新規医薬品の保険収載の可否を判断することや、新規医薬品を保険収載する場合には保険収載と既存医薬品の保険給付範囲の見直しとを財政中立で行うことを含む)、新規医薬品の薬価算定方式の妥当性・透明性の徹底、既存医薬品の保険給付範囲の見直し、既存医薬品の薬価改定(毎年薬価改定)などが掲げられている。2021年度の予算編成の建議の位置づけとしては、給付のあり方についての具体的内容は主に薬剤給付に限定した記載となっている。
3.全世代型社会保障
骨太の方針に初めて「全世代型社会保障」の文言が登場するのは2017年の骨太の方針である。その後、「全世代型社会保障」のキーワードは重用され、2018年には内閣6)に全世代型社会保障改革担当大臣が設置された。当初は主に未来投資会議の中で全世代型社会保障についての議論が行われたが、2019年9月には新たに「全世代型社会保障検討会議」(以下、検討会議)が総理大臣を議長として開催される運びとなった。検討会議は2020年12月までに通回12回開催され、2019年12月に中間報告7)を発出している。その後、2020年1月15日に国内で初めて新型コロナウイルス陽性患者が確認されて以降、緊急事態宣言を伴うパンデミックを経験する中で、検討会議の議論も難しい運営を迫られたことが想像できる。検討会議は「全世代型社会保障改革の方針(案)」(以下、方針)を2020年12月14日に取りまとめ8)ている。中間報告、方針のいずれにも「給付のあり方」という直接的な表現は登場しない。方針に記載されている給付のあり方に関わると考えられる事項は、「不妊治療への保険適用」、「後期高齢者の自己負担割合の在り方」9)、「外来受診時定額負担」となっている。
3.厚生労働省
厚生労働省では、上記の骨太の記載や全世代型社会保障検討会議の進捗を踏まえながら、2018年に「2040年を展望した社会保障・働き方改革本部」が設置され2019年5月に取りまとめが発出されている10)。また社会保障審議会医療保険部会において、医療制度改革に向けた多くの議論が行われている。特に全世代型社会保障会議が中間報告を発した2019年12月以降、パンデミック下にも関わらず精力的に開催されてきた。この中で給付のあり方に直接的に関わると考えられる検討項目としては、後期高齢者の窓口負担の在り方の見直し、不妊治療の保険適用に向けた検討、薬剤自己負担の引き上げ、今後の医薬品等の費用対効果評価の活用、大病院受診時の定額負担が論じられている。なお、薬剤自己負担の引き上げについては、「市販品類似の医薬品の保険給付の在り方」や自己負担の引上げ以外の方策による薬剤給付の適正化策(セルフメディケーションの推進等)が論じられている。
4.支払側の主張
健康保険組合連合会は、「医療費適正化に向けた給付と負担のあり方に関する調査研究報告書」11)(以下、報告書)を2018年に公表し、「骨太の方針2015」に記載の事項を中心に、公的医療保険の給付と負担のあり方について考えられる論点と見直しの方向性を示した。健保連は、報告書の中で、給付と負担のあり方について「本来、保険では、支出に見合った保険料収入を確保することが基本である。一方で、保険料は経済と密接に結びついており、医療支出の増加に合わせて、保険料を増やすことには限界がある。このように負担能力に限界がある中で、どこまでを給付範囲とするのか、あるいはどこを給付外とするのか議論する必要がある。」としている。そのうえで、具体的には、(1)在宅療養等との公平確保「入院患者の居室代見直し」、(2)受診時定額負担・保険免責制の導入、(3)生活習慣病治療薬等についての費用面も含めた処方のあり方、(4)市販品類似薬等に係る保険給付の見直し、(5)長期収載品に対する保険給付のあり方の見直しについて、論点と見直しの方向性をまとめている。一部、方向性を抜粋すると、(3)については、費用対効果評価の仕組みを導入したフォーミュラリや処方ガイドラインを作成・運用していくべきとしている。また(4)については、保険給付の範囲を見直し、一般用医薬品として定着した市販品類似薬について給付から除外することや給付に一定の条件・上限を設けること、セルフメディケーション推進の観点からより一層のOTC化を推進することが必要である、としている。
また、2019年5月には、白血病治療薬「キムリア」の保険適用を受けて「「保険給付範囲の見直し」に向けた意見」12)を健康保険組合連合会と全国健康保険協会が連名で発出し、公的医療保険の給付範囲について、除外も含めて、改めて見直しを検討することが喫緊の課題であるとしている。具体的には重症疾患の保険でのカバーを確実にする一方、軽症疾患用医薬品に対するスイッチOTCの推進、医薬品の重要度に応じた保険償還率の段階設定などの検討を求めている。
さらに、「次期(筆者注2020年度)診療報酬改定に向けた政策提言」を2019年8月に発出した。この中で給付のあり方に関し、花粉症治療薬のOTC類似薬全般について、保険適用からの除外や自己負担率の引き上げを進めるべきとしている。
5.その他
一方、日本医師会は、全世代型社会保障検討会議の最終報告取りまとめなど政府の動向について、定例記者会見の中で言及している。この中で、「財政面からの保険給付を狭めるような議論ではなく、いかに国民の健康を守るかという視点からの議論をして欲しい」と要望している。また、「日本医師会としては社会保障給付の大幅カット、歳出縮小は国民生活を脅かし容認出来ない」との考え方も示している13)。
6.まとめ
以上、医療の公的保険による給付というキーワードに注目して、昨今の議論を概観した。日本は、赤字国債を発行しながら、社会保障の給付を先行させるという「給付先行型福祉国家」を作り上げてきた。その過程では、給付のみならず、景気も先取りしてきたとの指摘13)もなされている。プライマリバランス黒字化の要否を含め、財政政策のあり方は、本稿の全くの対象外であるが、将来にわたって持続可能な社会保障制度を築いていく必要性は一般的な合意があるものと考える。これまで医療の給付と公的保険の関係性をどう考えるかについては、必要な医療は保険で給付することが基本とされてきた。この考え方に今後いかに向き合っていくかは、単に財政の問題のみならず、衛生観念や健康に対する考え方、果ては死生観まで含め、本質的には国民的議論が必要であろう。薬剤費を社会保障財政の調整要素とし続けることは持続性のある対応とは言えないだろう。また薬剤給付のあり方を論じるとなると、薬剤給付は医療給付の一部であることを踏まえると、医療自体の給付のあり方を論じることが必要となるだろう。関係者による不断の議論を期待したい。
-
1)
-
2)
-
3)「現実には高齢者医療・介護給付費の5割を公費で賄うなど、公費負担に相当程度依存しているうえ、特に近年、公費負担の比重の大きい高齢者医療・介護給付費の増に伴い、社会保障給付費に占める公費の割合は上昇している。しかも本来税財源により賄われるべき公費の財源について、特例公債を通じて将来世代へ負担が先送られているため、受益(給付)と負担の対応関係が断ち切られている。」(令和3年度予算の編成等に関する建議)とある。
-
4)「今後の財政運営について」2020年7月2日
-
5)「令和3年度予算の編成等に関する建議」本文には「薬剤費適正化」の記載がなされている。参考資料には同表記でのタイトルは読み取れないが、本稿で提示した「薬剤費の動向」として20年前の2000年を起点としたGDP、薬剤費、既存薬価の改定率の推移の比較がなされている。
-
6)第4次安倍内閣改造内閣(平成30年10月2日発足)
-
7)
-
8)なお本方針は翌日2020年12月15日に閣議決定されている。
-
9)方針では、「後期高齢者(75歳以上。現役並み所得者は除く)であっても課税所得が28万円以上(所得上位30%2)かつ年収200万円以上(単身世帯の場合。複数世帯の場合は、後期高齢者の年収合計が320万円以上)の方に限って、その医療費の窓口負担割合を2割とし、それ以外の方は1割とする。」とされた。
-
10)
-
11)
-
12)
-
13)

