Points of View 英国NICEの評価から見る医薬品の価値の多面性 希少・難治性疾患用薬の分析から
医薬産業政策研究所 主任研究員
中野 陽介
東京大学大学院薬学系研究科医薬政策学 客員准教授
横浜市立大学医学群健康社会医学ユニット 准教授
五十嵐 中
1.はじめに
英国NICEでは、年間50製品程度の医薬品(適応追加等を含む)が医療技術評価の指定を受け、分析・評価を経て公的医療制度での使用推奨が判断されている。一般的に医薬品は、技術評価(Technology Appraisal、TA)という枠組みにおいて評価が実施されるが、"非常に希少な疾患の治療技術"に関してはHighly specialised technologies(以下、HST)という特別な枠組みが導入され、2015年に初めて評価結果(ガイダンス)が公開された。なお、2020年2月現在、12の技術についてHSTガイダンスが公開されている。
これまで、TAに関する様々な調査・研究は行われているが、HSTに関しての調査は限定的である1)。そこで、本稿ではHSTとして選定を受けた医薬品に焦点を当て、特にどのような価値が考慮され、評価されているのかといった観点から調査・分析を行った。
2.英国NICEにおける医療技術評価の概要
まず、TAおよびHSTに選定される医薬品であるが、TAの対象になるのは、がん治療薬などの高額あるいは財政影響規模の大きな医薬品である2)、3)。一方、HSTは"非常に希少な疾患の治療技術"が対象であり、対象患者数が非常に少ないことに加え、慢性的かつ重度な障害であること、さらに、治療コストが非常に高額で長期使用が想定されることなどの条件をすべて満たす必要がある4)(図1)。

TAおよびHSTとして選定された医薬品は、企業や第三者機関により費用対効果の分析等が実施され、評価委員会にて分析結果の解釈やその他の影響ならびに臨床専門医・患者の意見等を考慮した上で、最終的に公的医療制度での使用推奨判断が行われる3)、4)、5)(図2)。
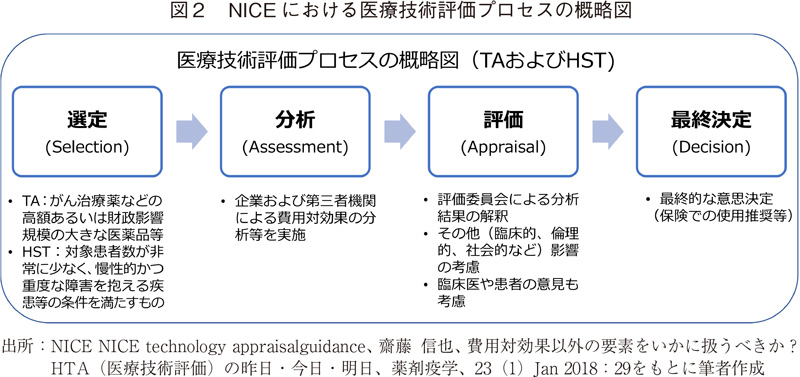
なお、HSTでは使用推奨の判断時に用いられるICER(incremental cost-effectiveness ratio、増分費用効果比)の基準値(閾値)が大幅に引き上げられるといった特徴がある3)。TAでは通常の医薬品で2~3万ポンド、終末期特例が適用される医薬品では5万ポンドとされる。一方、HSTの基準値は10~30万ポンドに設定され、その基準値は評価対象技術のQALY増分によって決まり、10QALY以下ならば10万ポンド、10~30QALYまでは「増分QALYの値」×1万ポンド、30QALY以上では30万ポンドとなる。
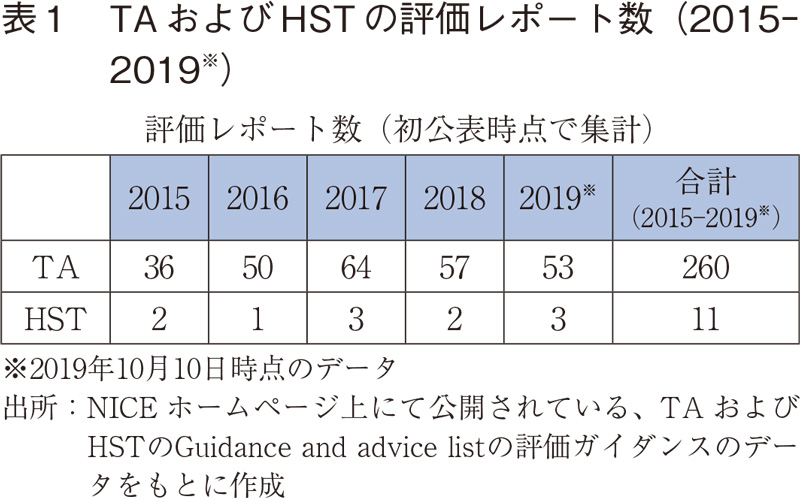
3-1.評価結果の全体概要
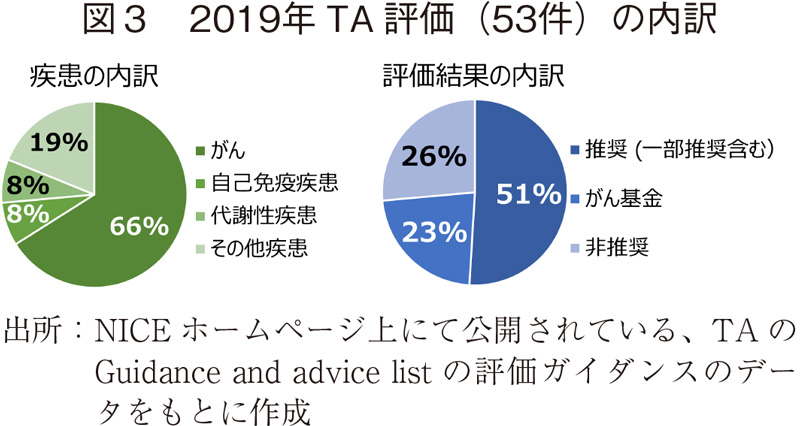
HSTについて調査・分析するにあたり、参考として直近のTA評価についても合わせて調査した6)。HSTの評価ガイダンスが初めて公開された2015年以降の評価実績を見ると、調査実施の2019年10月時点では、TAは年間50件前後で累計260件、HSTは年間1~3件で、累計11件の評価ガイダンスが作成されていた(表1)。さらに、ベンチマークとして2019年のTA(53件)について詳細を確認したところ、疾患の内訳では抗がん剤が6割強を占めていた。また、評価結果は、推奨(一部推奨含む):51%、Cancer Drug Fund(がん基金)を利用した使用推奨:23%、非推奨:26%であった(図3)。
3-2.HSTの評価結果
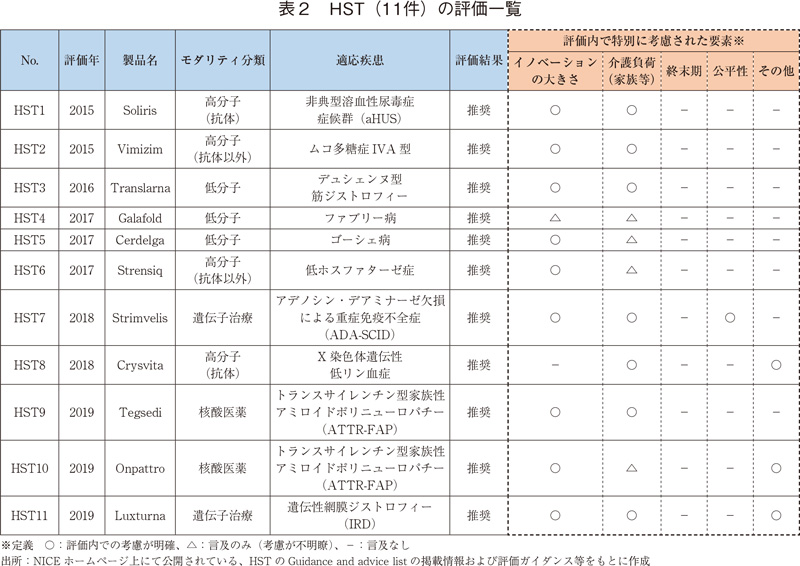
次にHST(11件)の評価の全体像を表2に示す。モダリティとして最も多いのは抗体医薬や酵素補充療法といった高分子医薬品(4件)であるが、2018年以降、遺伝子治療薬や核酸医薬といった新たなモダリティに属する医薬品も評価されていた。また、適応疾患としては11件全てが本邦で難病として指定されている疾患であり7)、評価結果は全11件で使用推奨であった。
3-3.HST評価で考慮された要素
続いて、費用対効果の指標であるICER算出に用いられるQALYとCostに加えて、評価時に特別に言及され、費用対効果の内外で考慮に至った要素の有無を表2の点線内に整理した。
TAの評価では、QALYとCostに加えて、"終末期等の致死的な疾患での延命治療(End of Life)"、技術的な観点だけでなく患者にもたらすベネフィットの大きさなども考慮する"イノベーションの大きさ(Significant Innovation)"等が言及され、価値として評価時で考慮されるケースがある5)、8))。そこで、本調査においては、上述したものに加え、社会的に不利な者への配慮等の観点から稀に言及される"公平性(Equity issue)"、そして介護を要する疾患等で言及される"患者家族等の介護に伴う負荷(Carer、Caregiver)"の観点、そして"その他の要素"に分けて整理を行った。
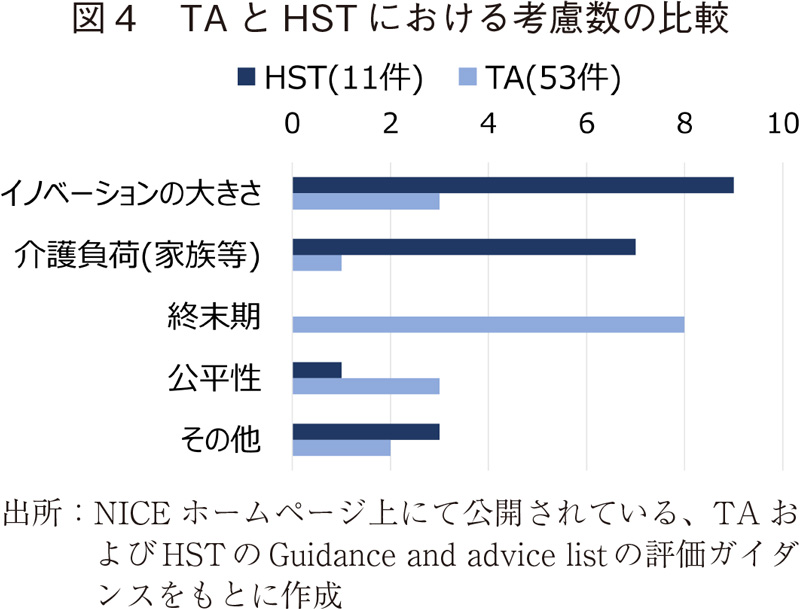
その結果として、評価内で何らかの要素の考慮が明確であったものは、多いものからイノベーションの大きさ(9件)、介護負荷(7件)、その他(3件)、公平性(1件)、終末期(0件)であった。
これらの評価項目について、HST(全11件)とTA(2019年の53件)とで比較してみたところ、"イノベーションの大きさ"、"介護負荷"についてはHSTでより多く見られた(図4)。HSTに該当する疾患では、従来の治療法と比較して、治療法や疾患管理等を大きく変えるとして、その点が"イノベーションの大きさ"として考慮されているケースが多く見られた。終末期特例が少ない理由として、上述のHST条件(the condition is chronic, the potential for life long useなど)を満たす以上、「余命2年未満・延命3ヶ月以上」の終末期特例の条件を満たす可能性が小さくなることがあげられる。
4.個別の評価事例
ここからは、HST評価内での考慮が多かった"イノベーションの大きさ"、"介護負荷"、"その他の要素"について、どのような要素が考慮され、評価されていたのかを具体的な事例とともに提示する(表3)。

イノベーションの大きさに関する評価事例
HST5(経口薬によるベネフィットの大きさ)
ゴーシェ病における経口薬の治療オプションは、"自由に旅行や学校に行けること"、"治療のために仕事を休む必要がなくなること"などが、「健康面を超えたメリット」として、患者に大きな良い影響を与え得るイノベーションと判断されていた。
HST6(治療法の進展の大きさ)
この治療薬は、小児の低ホスファターゼ症を対象とした治療薬(小さな子供の命を救う可能性がある)であり、本疾患管理の進展に大きく貢献するという点がCost/QALYの枠組みでは捕捉しきれないイノベーションとしてされていた。
介護負荷(家族等)に関する評価事例
HST9(介護者の負担の大きさ(時間))
介護者が1日あたり患者の身体的および精神的なケアにどのくらいの時間を要しているかについてのアンケート調査(Caregiver Impact Study)の結果が援用されている。病態進行により介護者の人数が増加することが費用推計に組み込まれてICERにも反映されたほか、「家族の介護負荷・経済的負荷が減ることは、健康面を超えたメリットがある」との言及がある。
HST11(介護者のQOL低下)
失明に至る可能性のある疾患においては、患者だけでなく介護者のQOLも大きな影響を受けるとして、患者の病態と介護者のQOLの関連を評価した調査結果(視力低下すると介護者のQOL値も低下)を援用しつつ、介護者のQALY損失分も組み入れてICERを算出している。特筆すべきことは、介護者のQOLの低下と患者のQOL低下の双方を治療アウトカム(QALY)の計算に組み入れることを認めている点であり、家族等の介護負荷の影響をそれだけ重要視した結果とも言える9)。
その他の要素に関する評価事例
HST8(手術回避がもたらすストレス、リスクの軽減や医療コストの削減)
骨が脆く骨折等を回避するために複数回の手術が必要となる遺伝性低リン血症において、この治療薬がもたらす手術回避の可能性は、患者のストレスやリスクを軽減し、さらには手術に要する医療費の削減にもつながり得ることが評価された。これらの観点は費用対効果の分析モデル内に組み込まれ、ICERの数値にも反映されている。また、市販後の長期モニタリングによって、明確な数値をもとに、上述の有用性をより適切に評価できる可能性がある点も言及されていた。
HST10(職場復帰、家庭生活および社会活動への積極的参加、自立の維持等の可能性)
アミロイドポリニューロパチーに対するこの治療薬は、患者の職場復帰、家庭生活および社会活動への積極的な参加、そして自立の維持などを可能にし得るものであり、なお且つ、これらは通常のQOL評価では捉えきれないものであるとして、最終的な意思決定時に考慮すべきと判断されていた。
5.まとめ
HSTの評価では、多面的な視点から治療技術の価値が議論され、必要に応じて評価結果の中で考慮されていた。考慮の仕方としては、定量的考慮と定性的考慮があり、定量的考慮の場合には、定量化したデータをICER算出時のQALYあるいはCostに組み入れて考慮している。一方、定量化が難しい、あるいは定量化できない要素においては"意思決定時に考慮する"といった定性的考慮の対応が取られていた。現段階ではエビデンスレベルの高いデータが乏しく、定量的な評価に至らない価値要素もあるが、その点については新たなアウトカム指標・測定の研究進展や市販後リアルワールドデータに基づいた再評価の仕組みの検討等が期待される。
加えて、評価時には臨床専門医や患者会等からの「生の声」をもとに、見逃されている価値がないかの議論が行われ10)、実際に評価に影響を及ぼしていたケースも見られた。臨床試験で用いられる有効性やQOL等の評価尺度では患者やその家族等にもたらすベネフィットや負荷を十分に捉えきれない可能性があることを改めて認識するとともに、このような評価プロセスの重要性を評価ガイダンスから読み取ることができた。
最後に、今回はHSTという希少・難治性疾患に対する医薬品に焦点を当て、評価における価値の多面性などについて調査・考察をおこなった。しかし、希少・難治性疾患だけでなく、他の疾患に対する医薬品等においても、まだ十分に捉えきれていない、あるいは考慮できていない価値もあると考えられる。
今後、創薬モダリティが拡大し、さらにイノベーティブな治療薬等の創出が期待される中で、医薬品の価値の多面性に目を向け、患者をはじめとしたステークホルダーの意見を踏まえながら価値を考慮していくことは、患者中心の医療およびイノベーション創出という観点からも重要になっていくのではないだろうか。
-
1)
-
2)日本製薬工業協会 データサイエンス部会 継続タスクフォース6、「費用対効果評価の実践-NICE技術評価ガイダンスの事例から分析モデルのバリュエーションを学ぶ-」、Ver1.0(2018年9月)
-
3)
-
4)
-
5)齋藤 信也、費用対効果以外の要素をいかに扱うべきか? HTA(医療技術評価)の昨日・今日・明日、薬剤疫学、23(1)Jan 2018:29
-
6)
本調査は2019年10月10日時点でNICEホームページ上にて公開されていた、TAおよびHSTのGuidance and advice listの掲載情報および評価ガイダンス等を用いて実施したものである。
-
7)
本邦の難病情報センターのホームページ上の情報をもとに判断
-
8)Rawlins M, Barnett D, Stevens A. Pharmacoeconomics: NICE's approach to decision-making.Br J Clin Pharmacol. 2010;70(3):346-9.
-
9)五十嵐 中、「ラクスターナ、英NICEで給付推奨」、間違いだらけのHTA、医療経済 10.1.2019
-
10)井伊雅子・五十嵐中・中村良太「新医療経済学 医療の費用と効果を考える」、日本評論社(2019)

